
IVF
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Voor meer informatie, neem graag contact met ons op.
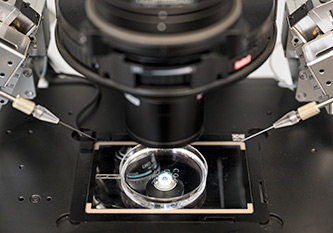
ICSIx
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Voor meer informatie, neem graag contact met ons op.

PICSIx
Wat is PICSI?
PICSI is de afkorting voor ‘Physiological ICSI’.
Hoe werkt PICSI?
Naast de vorm van de zaadcellen, is ook de uitrijping van de zaadcellen belangrijk wanneer er van ICSI gebruik wordt gemaakt. De schil van de eicel bevat hyaluronan (hyaluronzuur) en bij een natuurlijk bevruchting kunnen alleen uitgerijpte zaadcellen welke hiervoor de juiste receptoren (hyaluronidase) bevatten, hiermee in contact komen en de eicel binnendringen om tot een bevruchting te leiden. De mogelijkheid van zaadcellen om aan hyaluronan te binden is derhalve een afspiegeling van het natuurlijke bevruchtingsproces, en voorspelt beter het gedrag van de zaadcel gedurende de bevruchting. In het laboratorium is het mogelijk middels een speciaal daartoe ontwikkelde petrischaal dit te imiteren, en deze rijpe zaadcellen uit te selecteren om te gebruiken bij de ICSI-procedure. Voorwaarde is wel, dat er voldoende zaadcellen zijn om uit te selecteren.
Waarom PICSI?
Studies laten zien dat zaadcellen met de juiste receptoren, minder DNA-schade en minder chromosomale afwijkingen lijken te bevatten, dan zaadcellen die op het oog worden gekozen. Hierdoor lijkt de embryonale kwaliteit, de kans op implantatie en de kans op de geboorte van een gezond kind toe te nemen, terwijl de kans op miskramen bij het gebruik van PICSI af lijken te nemen.
Voor wie en wanneer wordt PICSI geadviseerd?
PICSI wordt geadviseerd bij een hoge mate van DNA-fragmentatie, laag aantal normale zaadcellen bij de analyse, laag aantal bevruchtingen bij reguliere IVF/ICSI, suboptimale embryonale ontwikkeling of een slechte kwaliteit embryo’s bij voorafgaande IVF/ICSI-pogingen, en bij implantatiefalen en/of herhaalde miskramen. De indicatie wordt door uw behandelend gynaecoloog gesteld. De aanvullende kosten van PICSI worden doorgaans niet door uw zorgverzekeraar vergoed.
Voor meer informatie, neem graag contact met ons op.
Microfluidic Sperm Sorting Chipx
Wat is de Microfluidic Sperm Sorting Chip?
De Microfluidic Sperm Sorting Chip (ook wel ‘Fertile Chamber’ genoemd), is een selectiemethode van zaadcellen voor IVF- en ICSI-behandelingen. Er bestaan ook chips die bij inseminaties kunnen worden ingezet.
Hoe werkt de Microfluidic Sperm Sorting Chip?
Met een speciaal daartoe ontwikkeld instrument, welke eruitziet als een transparante chip met microkanaaltjes (vrij van chemische middelen) tot een grootte van enkele honderden µm, kunnen zaadcellen zonder DNA-schade worden uitgeselecteerd, om vervolgens in te worden gezet bij een vruchtbaarheidsbehandeling, zoals inseminatie (IUI), IVF of ICSI. De chip kan werken met zeer kleine volumina, en imiteert de natuurlijke flow en celgrootte. Voorwaarde is wel, dat er voldoende zaadcellen zijn om uit te selecteren. Het voordeel is dat op geen enkel moment door de chip schade wordt toegebracht aan levende zaadcellen, en daarbij niet voorbij wordt gegaan aan de barrières voor zaadcellen die in de natuur aanwezig zijn. Op die manier kan de natuurlijke selectie worden geïmiteerd.
Waarom de Microfluidic Sperm Sorting Chip?
Bij reguliere vruchtbaarheidsbehandelingen moet het sperma bewerkt worden om geschikt te worden gemaakt voor inseminatie, IVF of ICSI. Dit zijn in de regel wat meer langdurige methodes waarbij de zaadcellen bijvoorbeeld ook worden gecentrifugeerd en er mogelijk schade kan ontstaan aan de cellen. Van nature heeft een deel van de zaadcellen DNA-schade (oxidatieve schade), welke door het bewerken van de zaadcellen toe kan nemen. Dit leidt mogelijk tot DNA-fragmentatie en derhalve tot minder goede resultaten bij vruchtbaarheidsbehandelingen. De chip is in staat om op een snelle en zachte wijze, de natuurlijke zaadcelselectie te benaderen, waardoor juist de best bewegende zaadcellen, zonder DNA-schade of chromosomale afwijkingen in het voordeel zijn. Hierdoor lijkt de embryonale kwaliteit, de kans op implantatie en de kans op de geboorte van een gezond kind toe te nemen, terwijl de kans op miskramen bij het gebruik van de chip af lijkt te nemen.
Voor wie en wanneer wordt de Microfluidic Sperm Sorting Chip geadviseerd?
Het gebruik kent een zeker overlap met de PICSI-methode. De chip wordt derhalve geadviseerd bij een hoge mate van DNA-fragmentatie, laag aantal normale zaadcellen bij de analyse, laag aantal bevruchtingen bij reguliere IVF/ICSI, suboptimale embryonale ontwikkeling of een slechte kwaliteit embryo’s bij voorafgaande IVF/ICSI-pogingen, en bij implantatiefalen en/of herhaalde miskramen. De indicatie wordt door uw behandelend gynaecoloog gesteld. De aanvullende kosten van de chip worden doorgaans niet door uw zorgverzekeraar vergoed.
Voor meer informatie, neem graag contact met ons op.
Kalzium-Ionophorx
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Voor meer informatie, neem graag contact met ons op.
Time-Lapse Imagingx
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Voor meer informatie, neem graag contact met ons op.
(Mikro-) TESEx
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Voor meer informatie, neem graag contact met ons op.

Kryokonservierung / Kryopreservierungx
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Voor meer informatie, neem graag contact met ons op.

DHEA (Dehydroepiandrosteron)x
Wat is DHEA?
DHEA is de afkorting voor ‘dehydroepiandrosteron’, en is een steroïdhormoon welke onder andere door de bijnieren wordt gemaakt vanuit cholesterol. Het speelt een belangrijke rol in o.a. het metabolisme, de spierkracht en de seksualiteit. Daarnaast heeft het immuno- en neuromodulerende eigenschappen. DHEA kan worden omgezet in androsteendion, testosteron en andere steroïden (waaronder ook oestrogenen). De opslagvorm van DHEA is DHEAS. Tussen het 20e en 30elevensjaar vertonen de bijnieren een piek in de productie van DHEA, waarna de productiecapaciteit gestaag afneemt. DHEA wordt ‘off-label’ ingezet voor allerlei doeleinden (o.a. bij neerslachtigheid, imuunproblematiek, voorkómen van hart- en vaatziekten en het voorkómen van osteoporose). Anders dan vaak wordt gedacht, is DHEA géén anabole steroïde, ook al wordt het soms in de sportschool gebruikt. Er is echter nimmer aangetoond dat dit hormoon een spieropbouwende werking heeft.
DHEA en kinderwens
Er is al vele jaren uitgebreide aandacht voor de rol van steroïdhormonen binnen de voortplantingsgeneeskunde, met name bij vrouwen met een laag AMH en/of een leeftijd > 35 jaar. Het idee is dat mogelijk de omgeving die bij de uitgroei van een eicel een rol speelt, door DHEA in positieve mate wordt beïnvloed. Hierdoor kunnen mogelijk meer eicellen gevoelig worden gemaakt voor een stimulatie tijdens een behandeling, en worden mogelijk vooral ook minder genetisch afwijkende eicellen gestimuleerd. Er zijn vele studies die aantonen dat het aantal zwangerschappen en geboortes bij IVF en ICSI, mits op de juiste indicatie en onder controle verstrekt, door DHEA positief worden beïnvloed. Het is echter nog niets zover dat het gebruik van DHEA als ‘evidence based medicine’ wordt gezien, alhoewel er voldoende studies zijn welke onmiskenbaar een positief effect rapporteren. Dat is ook sedert jaren onze ervaring.
Indicatie, dosering en controle
DHEA is een precursor-hormoon/prohormoon en dient derhalve níet op eigen initiatief te worden genomen. Eerst dient middels bloedonderzoek bepaald te worden of er überhaupt een mogelijkheid is om DHEA te nemen, zonder een groot risico op bijwerkingen. Dan kan ook beter worden bepaald welke dosering nuttig kan zijn. Vrij typisch worden doseringen van 25-75 mg per dag gebruikt, gedurende tenminste 6 weken alvorens een nieuwe hormoonstimulatie in het kader van een IVF/ICSI-behandeling kan worden gestart. Vaak wordt begonnen met 25-50 mg per dag, afhankelijk van de bloedwaardes. Enkele weken na de start van het middel, dient opnieuw een bloedonderzoek plaats te vinden om de spiegels te testen en de dosering zo nodig bij te stellen. Het gebruik van DHEA is strikt ‘off-label’.
Bijwerkingen
DHEA is zeker niet voor eenieder geschikt; daarom is indicatiestelling en controle belangrijk. Ook bijwerkingen komen voor, alhoewel deze in de praktijk (en dat is ook onze ervaring) weinig worden gezien (< 10% van de patiënten). Te denken valt aan ongewenste haargroei of haaruitval, acné/vette (hoofd)huid, cyclus- en menstruatiebloedingsstoornissen, stemverandering (< 1%) en agitatie (prikkelbaarheid en onrust) worden in de literatuur gemeld. Theoretisch zou het risico op (hormoongevoelige) vormen van kanker verhoogd kunnen worden. Dat is in wezen overigens bij het gebruik van elk hormoon het geval, en blijft een bijzonder omstreden onderwerp van gesprek onder experts. Daarbij dient men te beseffen, dat de DHEA-spiegel vanaf het 30elevensjaar vaak snel daalt, en dat bij vrouwen rondom de menopauze andere hormonen soms juist langdurig verhoogd geraken.
Er worden vaak juist ook positieve bijwerkingen gemeld: veel vrouwen rapporteren meer energie, een beter humeur, soms een verhoogd seksueel verlangen, betere hersenfunctie en uithoudingsvermogen.
Vergoeding
DHEA wordt doorgaans niet door uw verzekeraar vergoed. Echter, op grond van primaire of secundaire bijnierschorsinsufficientie met een verminderde kwaliteit van leven, kan een aanvraag tot vergoeding bij uw zorgverzekeraar worden ingediend. Het positieve effect op het algemene functioneren, psychische welbevinden en seksueel functioneren, kan een reden zijn DHEA voor onbepaalde tijd te vergoeden. U vindt hier een aanvraagformulier/machtiging waarmee u een aanvraag in kunt dienen.
Voor meer informatie, neem graag contact met ons op.

IUIx
Tijdens een inseminatiebehandeling worden zaadcellen met behulp van een katheter in de baarmoederholte ingebracht. Als de zaadcellen van de partner worden gebruikt, wordt dit een 'homologe IUI' genoemd. Als er gebruik wordt gemaakt van zaadcellen van een donor, spreekt men van een 'heterologe IUI' of 'A-IUI' dan wel ‘KID’.
Inseminaties kunnen in verschillende situaties worden overwogen, bijvoorbeeld:
- De zaadkwantiteit en/of -kwaliteit is slechts weinig benedengemiddeld
- De baarmoederhals en/of het baarmoederhalsslijm laat geen zaadcellen door
- Vruchtbaarheidsproblemen zonder duidelijke oorzaak ('onverklaarde subfertiliteit')
- Seksuele problemen die voorkomen dat sperma de vagina kan bereiken
- Het ontbreken van een mannelijke partner, waardoor inseminaties met donorsperma noodzakelijk is. Informeer u apart over de (wettelijke) vereisten hiervoor (bijvoorbeeld het landelijke Samenspender-Register).
Inseminaties bieden alleen kans op succes als deze vlak voor of rondom de eisprong plaatsvinden. De behandeling kan in een natuurlijke of gestimuleerde cyclus worden uitgevoerd. In een natuurlijke cyclus is de dag van inseminatie afhankelijk van het tijdstip van de positieve LH-test (urine-zelftest). Als er sprake is van een stoornis in de groei van de eicellen, of de groei van meer dan één follikel wordt nagestreefd, kunnen de eierstokken worden gestimuleerd met hormonen (injecties of tabletten) zodat de kans op zwangerschap toeneemt. In dat geval moet de cyclus altijd echografisch worden gecontroleerd, en de eisprong middels injectie worden opgewekt op aanwijzing van de behandelend gynaecoloog.
Op de dag van inseminatie moet de man een vers spermamonster inleveren, dat wordt opgewerkt. Bepaalde stoffen en bacteriën worden uit het sperma verwijderd en de mobiele zaadcellen worden geconcentreerd. Afhankelijk van het type bewerking, kan dit 1-2 uur in beslag nemen. Bij behandeling met donorsperma wordt dit op de dag van inseminatie ontdooid; dit duurt meestal een half uur.
De inseminatie vindt plaats op de gynaecologische stoel. Na inbrengen van het speculum, brengt de arts een katheter (dun, flexibel slangetje) onder visuele controle rechtstreeks in de baarmoederholte in, en worden de zaadcellen langzaam in de baarmoederholte geïnjecteerd. Dit is zelden pijnlijk. Het kan echter zijn dat de baarmoeder een beetje moet worden gestrekt met een instrument, hetgeen als ongemakkelijk kan worden ervaren. Dit is echter zelden nodig. Na de inseminatie kunt u in principe alles doen wat u normaal doet, behalve roken en alcohol drinken. Ook seksueel contact is toegestaan. Of er in uw individuele geval andere adviezen van toepassing zijn, kunt u bij uw arts navragen.
Na ongeveer 14 dagen kan een zwangerschapstest worden gedaan met een urine- of bloedmonster en worden nadere afspraken gemaakt. Het is niet ongebruikelijk dat meerdere inseminaties nodig zijn om tot een zwangerschap te leiden. Het slagingspercentage is 10-20% per behandelcyclus. De beste resultaten worden behaald bij een slechts milde stoornis van de zaadcellen, gebruik van donorsperma, korte duur van de vruchtbaarheidsstoornis, jongere leeftijd en gezond gewicht van de vrouw, en bij niet-rokers. Ondanks alle zorgvuldigheid kan succes niet worden gegarandeerd. Op verzoek of indicatie kan voor of tijdens de behandeling de doorgankelijkheid van de eileiders worden gecontroleerd.
Zoals de meeste centra hebben wij geen eigen spermabank. In Europa hebben bepaalde partijen zich toegelegd op de verkoop van donorsperma. Vanzelfsprekend beschikken wij over een eigen cryo-opslag, zodat door u gekochte rietjes met donorsperma probleemloos kunnen worden bewaard.
De risico's van een inseminatiebehandeling zijn zeer klein, maar kunnen niet worden uitgesloten. Ondanks alle zorg kunnen er complicaties optreden die verdere behandeling/operaties vereisen. Uw arts bespreekt dit graag met u.
Voor meer informatie, neem graag contact met ons op.

Social Freezingx
Wat is ‘Social Freezing’?
‘Social egg freezing’, kortweg ‘social freezing’ genoemd, is techniek waarbij mensen hun eicellen zonder medische indicatie, kunnen bewaren, teneinde hun vruchtbaarheid naar de toekomst enigermate veilig te stellen. Het biedt vrouwen de mogelijkheid de kinderwens op de schuiven. De techniek stamt uit het invriezen van cellen vóór aanvang van oncologische behandelingen. Door de komst van het ultrasnelle cryoconserveren (‘vitrificeren’) zag men een veel hogere overlevingsquote van eicellen met daaruit volgend duidelijk hogere zwangerschapskansen in vergelijk met de oudere vriesmethodes. De ingevroren eicel heeft daardoor een min of meer identieke vruchtbaarheidspotentiaal als een verse eicel.
De optie een persoonlijk eiceldepot aan te leggen wordt ook toenemend door gezonde vrouwen gewenst en gevraagd. De vruchtbaarheid is immers eindig, en het toppunt ligt tussen het 18e en 30e levensjaar waarnaar de vruchtbaarheid af gaat nemen. Niet alleen de hoeveelheid eicellen neemt in de loop van de tijd af, Maar het is vooral de kwaliteit van de eicellen die een grote rol speelt. Bij een 25-jarige vrouw vindt men circa 80 % gezonde eicellen daar waar dit bij een 40-jarige vrouw in de regel hooguit nog 20 % betreft.
Wat zijn de redenen om ‘social freezing’ te ondergaan?
Redenen om ‘social freezing’ te ondergaan zijn velerlei. Een veel genoemde factor is een ontbrekende partner (sociaal aspect), maar ook economische aspecten (carrièreplanning), reproductieve autonomie (regie over de eigen vruchtbaarheid), en psychologische aspecten (min of meer zekerstellen van de vruchtbaarheid) spelen een rol. In alle gevallen handelt het zich nochtans om het invriezen van eicellen zonder medische indicatie.
Hoe verloopt ‘social freezing’?
Na een intake, echo en bloedonderzoek, wordt een individueel behandelplan opgesteld. Om een voldoende aantal eicellen tot ontwikkeling te brengen dient immers een stimulatie met hormonen te worden gestart. In de regel voeren wij dit in ons centrum in de eigen cyclus uit, en is zelfs mogelijk wanneer men een spiraaltje of hormoonstaafje heeft. Heeft men geen hormonale anticonceptie, dan kan men in principe tijdens elke menstruatie beginnen.
Vaak is slechts één injectie per dag nodig (deze wordt in de buikhuid gezet) terwijl de eisprong wordt meestal onderdrukt middels een orale tablet. Het bewaken van het aantal en de groei van de follikels gebeurt middels vaginale echografie. Vaak zijn er twee echo 's nodig om uiteindelijk de punctie te kunnen plannen (deze is vaak na 9-10 dagen hormonen spuiten). Er zijn mogelijkheden de echo’s in Nederland te laten doen. Na het voorbereiden van de ovulatie middels 1-2 injecties, worden de follikels middels een vaginale punctie onder een roesje aangeprikt en leeggezogen. Pas in het laboratorium is te zien of en hoeveel geschikte eicellen er beschikbaar zijn. Na de punctie hoort u direct hoeveel eicellen er zijn gevonden. Uiterlijk een werkdag later hoort u hoeveel eicellen in de vriezer zijn beland. Deze worden in ons eigen centrum bewaard, en kunnen tot in lengte van jaren in depot blijven. Van start van de injectie tot en met de punctiedag, verlopen vaak 11-12 dagen.
Hoeveel eicellen zijn nodig?
Om te bepalen hoeveel eicellen er nodig zijn om een hoge waarschijnlijkheid op kindje te hebben, zijn vooral de eicelvoorraad (te meten middels de AMH-waarde) en de leeftijd van belang. Wanneer men jonger is dan 30 jaar heeft men met 10 eicellen circa 75 % kans op een levendgeboren kind. Dit percentage stijgt tot ca. 95 % wanneer men 20 eicellen ingevroren heeft. Is men echter 40 jaar of ouders zijn deze percentages 30 % respectievelijk 50 %, en nemen in rap tempo af. Des te jonger men is, des te minder eicellen zijn er nodig om een hoge waarschijnlijkheid voor tenminste één kind te hebben.
Onderzoek laat zien dat het grootste effect van ‘social freezing’ waarschijnlijk rondom de leeftijd van 37 jaar kan worden geduid. Immers, de hoeveelheid en kwaliteit van de eicellen zijn op de moment doorgaans nog redelijk goed, maar zullen vanaf dan in relatief rap tempo afnemen. De waarschijnlijkheid wordt dus groter dat in de jaren daarna terug zal moeten vallen op de eicellen die zijn ingevroren, en waarvan de kwaliteit beter zal zijn.
Wat zijn de voor- en nadelen van ‘social freezing’?
Door het invriezen van jonge eicellen blijven deze van verouderingsprocessen gespaard. Dat wil zeggen dat ook genetische afwijkingen minder vaak voor zullen komen wanneer men op jongere leeftijd eicellen invriest.
Een nadeel is dat deze electieve methode uiteraard niet zonder risico's is. Men gebruikt hormonen en ondergaat een punctie. Wij verwijzen hiervoor naar de informatie rondom IVF/ICSI-behandeling elders op onze op onze website. De medische risico's zijn evenwel gering en liggen bij circa 0,4 %.
Belangrijk te beseffen is dat een bestaand vriesdepot aan eicellen helaas geen garantie is voor een zwangerschap. Bovendien dienen deze wanneer ze gebruikt dienen te gaan worden, na ontdooien eerst te worden bevrucht middels een ICSI-behandeling en tot embryo doorgroeien. Niet alle eicellen komen intact uit de vriezer, niet elke ICSI leidt tot een bevruchting en niet elke bevruchting leidt tot een embryo en/of zwangerschap.
Daarnaast spelen ook aspecten zoals toenemende leeftijd (en dus ook toenemende risico’s in de zwangerschap) en de bewaarduur een grote rol. Op enige moment dient men afscheid te nemen van de eicellen wanneer de leeftijd gevorderd is en een zwangerschap niet meer opportuun is. Ook de vrijheden die een depot aan eicellen met zich meebrengen, werpen medische, ethische en maatschappelijke vragen op.
Wat zijn de kosten van ‘social freezing’?
De kosten van de behandeling worden gevormd door de consulten, bloed- en echo-onderzoek, medicatie, narcose, punctie en het invriezen. Ook worden halfjaarlijks opslagkosten berekend. Via ons secretariaat kunt u uiteraard een prijslijst opvragen. De kosten worden niet door uw verzekeraar vergoed, aangezien het een electieve behandeling betreft.
Neem voor meer informatie, graag contact met ons op.

EmbryoGlue®x
De embryotransfer, is als laatste stap in een IVF- of ICSI-behandeling, een van de meest gevoelige en cruciale stappen voor succes. Om zwanger te kunnen worden, moet een geplaatst embryo zich in kunnen innestelen in het baarmoederslijmvlies (endometrium).
Wat is EmbryoGlue®?
Hyaluronzuur (ook wel hyaluronan genoemd) komt van nature voor in de baarmoeder en is van groot belang bij de innesteling van het embryo. Het werkt als een kleefmiddel: het zorgt ervoor dat het embryo beter hecht aan het baarmoederslijmvlies en vergemakkelijkt zo mogelijk het implantatieproces. Er wordt aangenomen dat hyaluronzuur ook de decidualisatie bevordert, d.w.z. de voorbereiding van het baarmoederslijmvlies op implantatie. Bovendien zou een hogere concentratie hyaluronzuur helpen om de baarmoedervloeistof en de intra-uteriene omgeving beter na te bootsen. EmbryoGlue®, een speciaal voor deze procedure ontwikkeld embryokweekmedium verrijkt met hyaluronzuur, ondersteunt het embryo in dit proces.
Hoe werkt EmbryoGlue®?
Vóór de terugplaatsing wordt het embryo gedurende een bepaalde periode in EmbryoGlue® geplaatst. Vervolgens wordt het embryo samen met een kleine hoeveelheid van dit speciale medium via een speciale katheter in de baarmoeder geplaatst. Het is wetenschappelijk bewezen dat EmbryoGlue® de kans op innesteling en daarmee de kans op zwangerschap en levendgeborenen kan vergroten, zonder het risico op ongewenste complicaties te vergroten. Uit onderzoeken en studies blijkt dat er een potentieel positief effect is op de implantatie-, zwangerschaps- en levendgeboortecijfers vergeleken met controlegroepen bij gebruik van overdrachtsmedia met weinig of geen hyaluronzuur.
Voor wie en wanneer wordt EmbryoGlue® aanbevolen?
Er wordt aangenomen dat EmbryoGlue® het meest nuttig kan zijn voor patiënten met een slechte prognose, bijvoorbeeld bij patiënten ouder dan 35 jaar, patiënten met een slechte embryokwaliteit of patiënten met meerdere mislukte cycli. De definitieve indicatie wordt altijd gesteld door de behandelend arts.
Het medium is geschikt voor de overdracht van alle embryonale stadia van dag 2 tot en met dag 6, uit verse en cryo cycli, alsook voor embryo's met een open zona pellucida na assisted hatching of biopsieprocedures. De extra kosten voor EmbryoGlue® worden doorgaans niet vergoed door uw zorgverzekeraar.
Neem voor meer informatie, graag contact met ons op.