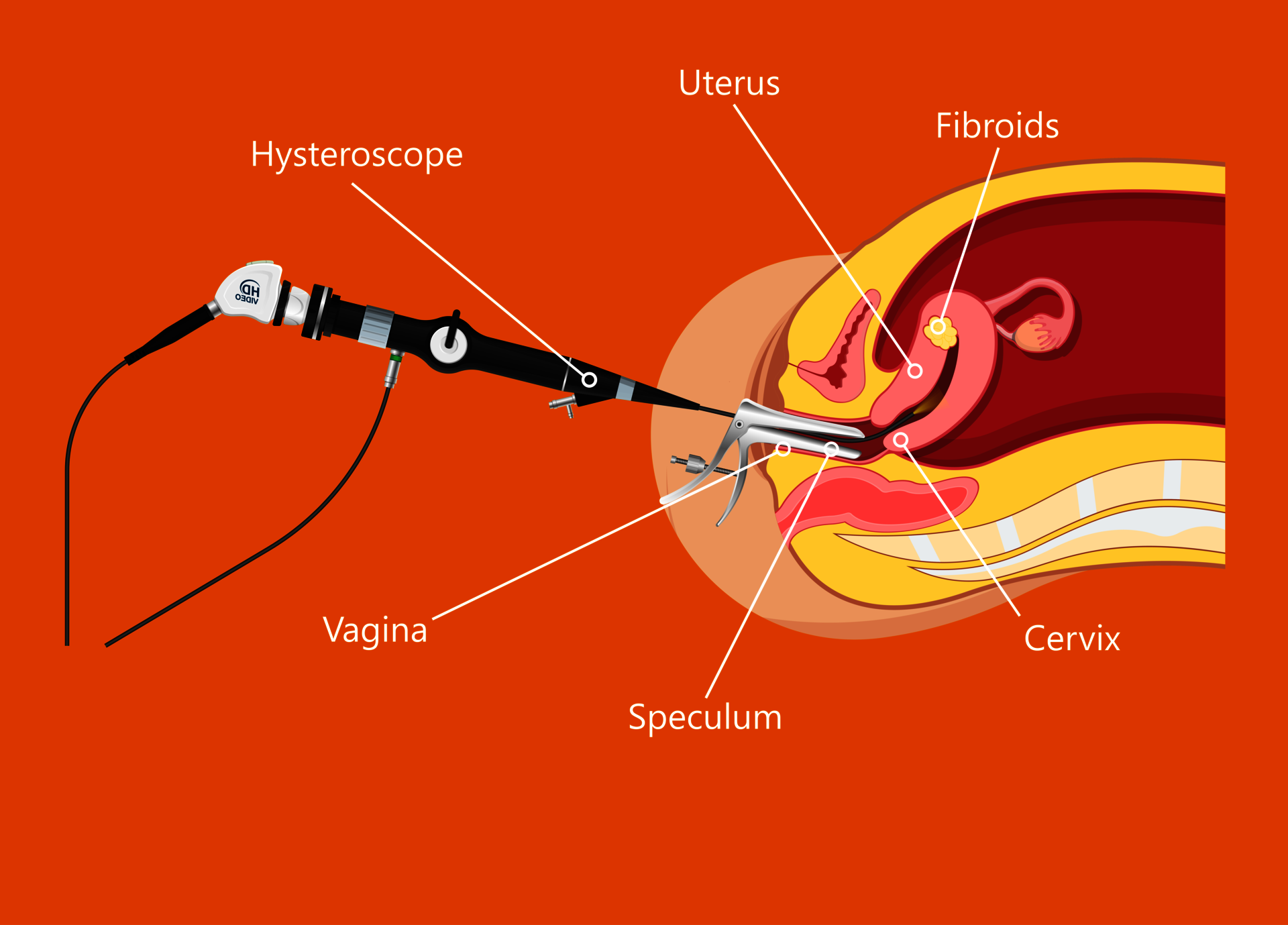
Hysteroscopiex
Waarom adviseren wij een kijkoperatie in de baarmoeder?
Om de oorzaak van uw klachten (bijv. vruchtbaarheidsproblemen of bloedingsstoornissen) nader te onderzoeken, adviseren wij tot spiegeling van de baarmoederholte, welke met kleine ingrepen gecombineerd kan worden. Hierdoor laten zich veranderingen (bijv. poliepen of deformaties) vaststellen, welke met andere onderzoeken (bijv. echo-onderzoek) niet eenduidig kunnen worden vastgesteld. Indien in uw specifieke geval andere onderzoeksmethoden in aanmerking komen, zullen wij u vanzelfsprekend ook over de voor- en nadelen, belasting, risico’s en succeskansen informeren.
Procedure
De kijkoperatie wordt in de regel onder lichte narcose (‘roesje’ of ‘diepe sedatie’) uitgevoerd. De gynaecoloog voert een optisch instrument (hysteroscoop) via de vagina en de baarmoedermond, in de baarmoederholte in. Door het laten inlopen van een vloeistof, ontvouwt de baarmoederholte en haar wanden zich. Hierdoor laten zich veranderingen optisch nauwkeurig vaststellen. Kleine instrumenten kunnen bovendien worden ingevoerd en kleine weefselbiopten kunnen gericht worden afgenomen alsook onderzocht worden. Kleine ingrepen kunnen in het kader van de kijkoperatie worden uitgevoerd. De gehele procedure duurt gemiddeld maximaal 20 minuten.
Risico’s en mogelijke complicaties
Ondanks alle zorgvuldigheid kan het tot – o.a. ook levensbedreigende – complicaties komen, welke verdere behandeling/operatief ingrijpen noodzakelijk maken. Het risico op complicaties (bijv. beschadigingen, bloedingen, pijn, fistelvorming, infecties, allergieën) gedurende de ingreep, wordt in de literatuur als kleiner dan 0,1% gerapporteerd. Dit percentage is een algemene inschatting en dient er toe het risico beter in te schatten. Bestaande ziektes/aandoeningen en individuele bijzonderheden kunnen het risico op complicaties natuurlijk wezenlijk beïnvloeden.
Voor de ingreep
Toon a.u.b. alle relevante documenten. Informeer ons tevens over alle medicijnen welke u momenteel neemt.
Door de aard van de ingreep vragen wij u tijdens desbetreffende cyclus voorbehoedsmiddelen te gebruiken. Soms worden naar aanleiding van met name verhoogde plasmacellen, bepaalde typen antibiotica gebruikt welke invloed kunnen hebben op een zich ontwikkelende zwangerschap. Indien ook onderzoek naar NK-cellen en plasmacellen wordt verricht, adviseren wij derhalve eveneens voorbehoedsmiddelen te gebruiken totdat de uitslag van de onderzoeken bekend zijn.
Na de ingreep
Volg gegeven adviezen a.u.b. op. Laat u tevens door een volwassen persoon ophalen, en zorg dat de eerste 24 uur na de ingreep een volwassen persoon thuis aanwezig is om u indien nodig te helpen. Informeer ons bij koorts (boven de 38,5 °C), sterke bloedingen of ernstige pijnklachten.
Voor meer informatie, neem graag contact met ons op.
Endometriumdiagnostiek: NK-cellen en plasmacellenx
Wat zijn NK-cellen?
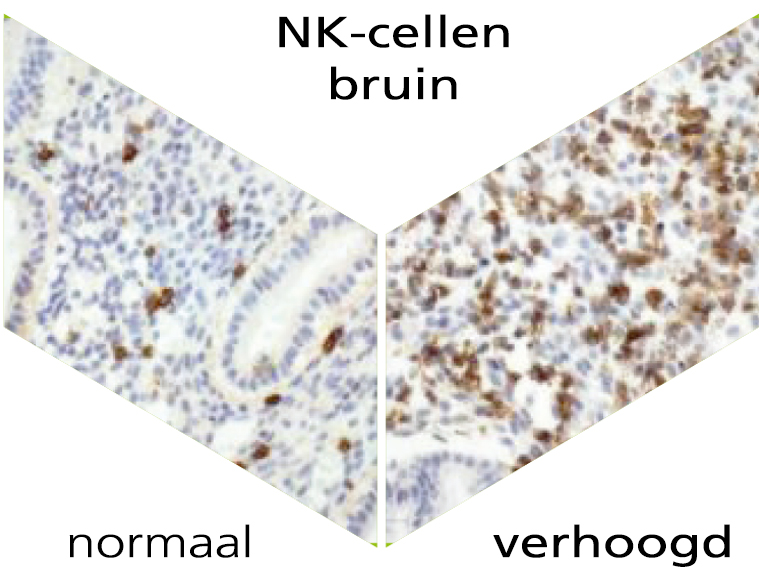
Ons immuunsysteem speelt niet alleen een belangrijke rol in het dagelijks leven, maar ook tijdens de zwangerschap. Er zijn verschillende immunologische factoren die het succes op een zwangerschap bepalen. Natural Killer-cellen (NK-cellen) en plasmacellen vormen een belangrijk onderdeel van het aangeboren en adaptieve immuunsysteem. De natuurlijke functie van de NK-cellen is onder meer het herkennen en verdedigen van bijvoorbeeld virus-geïnfecteerde cellen. NK-cellen worden zowel in het bloed als in de bekleding van de baarmoeder (endometrium) aangetroffen. Men spreekt van zogenaamde uteriene NK-cellen. Plasmacellen worden geactiveerd na contact met een ziekteverwekker, produceren antistoffen en helpen zo ter plaatse een infectie te bestrijden. De detectie van uteriene NK-cellen en plasmacellen vindt plaats via een specifieke immunohistochemische kleuring.
NK-cellen zijn een van de belangrijkste immuuncellen tijdens de vroege zwangerschap. In het eerste trimester van de zwangerschap zijn 70% van de witte bloedcellen in de placenta uNK-cellen. Internationale studies tonen aan dat een bovengemiddeld aantal uNK-cellen wordt aangetroffen bij vrouwen met herhaald implantatiefalen en/of herhaalde miskramen. Een verhoogd aantal uNK-cellen in het endometrium kan leiden tot een afstotingsreactie of tot het voorkómen van de implantatie van het embryo.
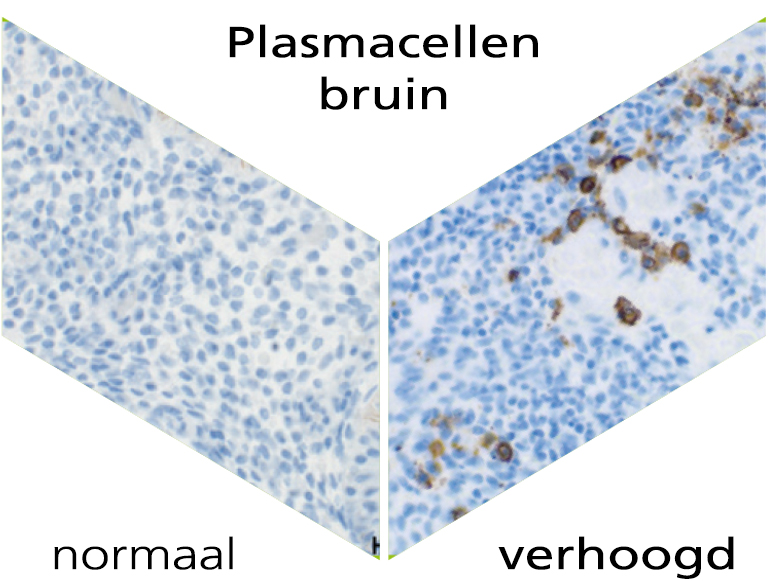
Wat zijn plasmacellen?
Een chronische endometriumontsteking (chronische endometritis) is een ontstekingsreactie die meestal wordt veroorzaakt door bacteriën. Het komt voor bij ongeveer 10-20% van de patiënten met herhaald implantatiefalen tijdens vruchtbaarheidsbehandeling, onverklaarde onvruchtbaarheid en bij onverklaarbare herhaalde miskramen. Chronische endometritis wordt echter vaak niet opgemerkt vanwege de milde of het zelfs volledig ontbreken van symptomen. Een chronische endometritis kan indirect worden opgespoord via immunohistochemische kleuring van het aantal plasmacellen in het endometrium.
Procedure en verdere beloop
Om het baarmoederslijmvlies te onderzoeken op uNK- en plasmacellen, is een biopt uit het baarmoederslijmvlies vereist. Deze ingreep kan poliklinisch worden uitgevoerd (tijdens het spreekuur, op de gynaecologische stoel, of desgewenst in het kader van een hysteroscopie). Voor aanvang van de procedure (welke doorgaans slechts enkele minuten duurt) wordt een vaginale echo gemaakt. Bij de afname van het biopt kunnen lichte pijnklachten optreden en na de afname kan licht bloedverlies optreden.
Het wordt aanbevolen de afname uit te voeren tussen de 19e en 22e dag van uw regulaire cyclus of 5-8 dagen na de eisprong. In uitzonderlijke gevallen is de bepaling niet mogelijk en dient een nieuw biopt te worden genomen. Uw arts ontvangt de resultaten van de test na 2-3 weken. Aan de test zijn kosten verbonden die niet door de zorgverzekering worden gedekt. Vraag ons gerust om meer informatie. Zodra alle resultaten beschikbaar zijn, zal uw arts u adviseren over de noodzaak en mogelijkheden van verdere behandeling. Na een behandeling tegen plasmacellen wordt meestal ter controle een nieuw biopt met plasmacelbepaling aanbevolen.
Voor meer informatie, neem graag contact met ons op.

Endometriumdiagnostiek: endometriale kiemdiagnostiek bij chronische endometritisx
Procedure en verdere beloop
Bij een (persisterende) chronische endometritis (bijv. ondanks therapie met antibiotica) bieden wij een micro-/moleculairbiologische bepaling van de bacteriele flora in het endometrium (baarmoederslijmvlies) aan. Hierdoor kunnen specifieke veroorzakers van een ontsteking beter bepaald worden teneind een meer gerichte behandeling mogelijk te maken. Middels een speciaal soort kweekstokje, wordt tijdens een inwendig gynaecologisch onderzoek, een kweek uit de baarmoederholte afgenomen.
Aan de test zijn kosten verbonden die niet door de zorgverzekering worden gedekt. Vraag ons gerust om meer informatie. Zodra alle resultaten beschikbaar zijn, zal uw arts u adviseren over de noodzaak en mogelijkheden van verdere behandeling. Na een behandeling met antibiotica wordt meestal ter controle een nieuw biopt met bepaling van de endometriale flora aanbevolen.
Voor meer informatie, neem graag contact met ons op.

ReceptIVFity-testx
Wat is de ReceptIVFity-test?
De ReceptIVFity-test is een nieuwe test waarmee u van tevoren mogelijk beter inzicht kunt krijgen in de kans van slagen van een vruchtbaarheidsbehandeling. Deze test onderzoekt of de omstandigheden in de baarmoeder thans geschikt zijn voor de innesteling van een embryo. Wetenschappelijk onderzoek heeft aangetoond dat de samenstelling van bacteriën in de vagina (het ‘vaginale microbioom’) belangrijk is voor de kans op zwanger worden met behulp van een fertiliteitsbehandeling. De onderlinge verhouding tussen de verschillende soorten bacteriën vormt een profiel dat een hoge, gemiddelde of lage ReceptIVFity-score geeft.
Onderzoek toont aan dat bepaalde omstandigheden (minder dan 20% lactobacillen, meer dan 35% L. jensenii, meer dan 28% proteobacteriën en/of aanwezigheid van G. vaginalis) een lage score veroorzaken. De test is geoptimaliseerd om met name de lage scores eruit te filteren teneinde de terugplaatsing van een embryo uit te stellen tot een later moment waarop de score in elk geval gemiddeld is, en de kansen op zwangerschap beter zijn.
Hoe werkt het?
Voor de start van een behandeling neemt de gynaecoloog tijdens een bezoek aan de kliniek, met een soort ‘kweekstokje’ wat materiaal diep uit de vagina af. Na de afname wordt dit opgestuurd naar het laboratorium in Nederland. Daar bepaalt men op basis van het verzamelde bacteriële DNA uw microbioom-profiel. Na circa 2 weken krijgt uw gynaecoloog de uitslag van de test. De test is eenvoudig af te nemen en heeft geen bijwerkingen. Wel zijn er kosten aan de test verbonden die niet door de zorgverzekeraar worden vergoed; vraag ons desgewenst naar meer informatie hierover.
De uitslag
De ReceptIVFity test bepaalt hoe het profiel van de bacterie-huishouding in de vagina eruitziet. De test kan een hoge, gemiddelde en lage score opleveren. Bij een hoge score is de kans op zwangerschap na een embryotransfer hoog (>50%), bij een gemiddelde score is de kans op zwangerschap ca. 25%, en bij een lage score is de kans op een zwangerschap laag (circa 5%). De uitslag is bewezen betrouwbaar gedurende de 2 maanden die volgen op de test. Er wordt nog verder onderzoek gedaan om te kijken of en hoe een ongunstig profiel te beïnvloeden is. Vraag voor meer informatie uw behandelend gynaecoloog.
Een hoge score staat vanzelfsprekend niet gelijk aan een garantie op zwangerschap bij een vruchtbaarheidsbehandeling. Ook andere factoren (bijv. eicelkwaliteit, zaadcelkwaliteit, erfelijke factoren in het embryo, BMI, levensstijl) zijn onder andere van invloed. Het microbioom en dus uw profiel kan in de loop van de tijd veranderen. Er wordt nader wetenschappelijk onderzoek gedaan naar medicijnen om het ongunstige vaginale microbioom in de toekomst positief te beïnvloeden.
Voor meer informatie, neem graag contact met ons op.

MiOXSYSx
Wat is MiOXSYS?
MiOXSYS is een testsysteem ten behoeve van het meten van oxidatieve stress in geval van vruchtbaarheidsproblemen bij mannen. De test is nauwkeurig in gebruik, gebruiksvriendelijk en biedt het snelste oxidatieve stressresultaat dat momenteel beschikbaar is. Het systeem is bedoeld voor gebruik met vers of voorheen ingevroren humaan sperma. Het is bedoeld om te worden beoordeeld in combinatie met een regulaire zaadanalyse.
Waarom MiOXSYS?
Hoge niveaus van oxidatieve stress zijn in verband gebracht met abnormale spermafunctie, resulterend in abnormale spermaparameters en vruchtbaarheidsbehandelingen waarbij geen zwangerschap optreedt. De oorzaak hiervoor kan bijvoorbeeld liggen in beschadiging van het sperma-oppervlak, waardoor een abnormale vorm en verminderde beweeglijkheid van de zaadcel ontstaat, schade aan eiwitten die de enzymfunctie binnen in de cel kunnen beïnvloeden, peroxidatie van DNA en daaropvolgende ontrafeling of fragmentatie van het DNA, en beperkte bevruchting door een afwijkende spermacapacitatie en acrosoomreactie.
Wat meet MiOXSYS?
Oxidatieve stress is een aandoening waarbij de productie van reactieve zuurstofradicalen de antioxidantenniveaus te boven gaat. Dit wordt beschouwd als een van de belangrijkste factoren die betrokken zijn bij schade aan zaadcellen. Vruchtbaarheidsproblemen bij de man vormen een belangrijke oorzaak van fertiliteitsproblemen en kunnen tot 25% te wijten zijn aan oxidatieve stress. Het systeem analyseert oxidatieve stress door middel van het meten van de overdracht van elektronen in alle bekende en onbekende oxidanten en reductiemiddelen in het mannelijke spermamonster. Het systeem maakt gebruik van een elektrochemische technologie voor de kwalitatieve meting (mV) van het statische oxidatie-reductiepotentieel (sORP) van menselijk sperma.
Voor wie is MiOXSYS bedoeld?
De test kan worden gebruikt bij herhaalde miskramen/implantatiefalen, hogere leeftijd van de man, problemen die worden geclassificeerd als 'idiopathische onvruchtbaarheid'/'onvruchtbaarheid met onbekende oorzaak', patiënten met een voorgeschiedenis van urogenitale infecties, patiënten met een varicocèle, en bij patiënten met risicofactoren voor levensstijl (roken, alcohol).
Testprocedure
De patiënt wordt gevraagd een zaadmonster in te leveren, waarna een regulaire zaadanalyse zal plaatsvinden om te bepalen of er voldoende beweeglijke zaadcellen aanwezig zijn. Een klein monster (30 µl) wordt overgebracht naar de applicatiepoort van de MiOXSYS-sensor. Eenmaal gedetecteerd, begint de MiOXSYS-analysator met het verwerken van het monster. Binnen vijf minuten is een resultaat te verwachten, waarna een rapport wordt opgesteld, welke in zijn algemeenheid binnen 24 uur met de patiënt wordt gedeeld. De waarden zijn genormeerd naar de spermaconcentratie van de patiënt om de resultaten te kunnen interpreteren.
Voor meer informatie, neem graag contact met ons op.
Poollichaamdiagnostiek (PKD/PBD)x
Wat is poollichaamdiagnostiek (PKD/PBD)?
In ons centrum bieden we poollichaamdiagnostiek (‘PKD’, ook wel ‘PBD’ genoemd) aan. Dit is een vorm van genetisch onderzoek dat kan worden uitgevoerd tijdens een ICSI-behandeling. Strikt genomen is dit overigens ook bij een IVF-behandeling mogelijk, echter technisch moeilijker en de uitslag kan onbetrouwbaarder zijn. PKD helpt om bepaalde erfelijke/chromosomale afwijkingen in eicellen op te sporen vóórdat de bevruchting is afgesloten, waardoor de kans op een gezonde zwangerschap per terugplaatsing toeneemt. Het is een vorm van selectie waarbij men in de regel minder embryo’s overhoudt, maar per embryo daardoor wel een hogere kans op zwangerschap heeft.
Voor wie is PKD geschikt?
PKD kan bijvoorbeeld worden ingezet bij herhaald implantatiefalen, herhaalde miskramen, vrouwen met bekende chromosomale afwijkingen (‘translocaties’) en wanneer de leeftijd toeneemt (en de kans op een ‘aneuploidie’ toeneemt). Ook kan dit op wens (‘electief’) worden toegepast.
Een belangrijk aspect van PKD is dat het alleen informatie geeft over de genetische bijdrage van de eicel. Erfelijke aandoeningen die via de zaadcel worden overgedragen, kunnen hiermee niet worden opgespoord. In zulke gevallen kan een andere vorm van embryoselectie, zoals pre-implantatie genetische diagnostiek (PGD), een betere optie zijn. Het grootste aandeel van het al dan niet slagen van een behandeling, ligt overigens doorgaans in de erfelijke factoren van het embryo. Wanneer hierin afwijkingen bestaan komen deze in het overgrote deel van de gevallen van de eicel.
Hoe werkt PKD?
Tijdens een behandeling worden de eicellen verkregen door middel van een punctie. Ná de ICSI en vlak voordat de bevruchting geheel is afgesloten (zijnde de dag na de punctie), worden de zogenaamde poollichaampjes – kleine celstructuren die een kopie van het genetisch materiaal van de eicel bevatten – uit de eicel verwijderd en onderzocht in een extern lab. De eicel zelf blijft in ons eigen lab, en blijft uiteraard ook bruikbaar.
In de loop van enkele dagen en in de regel vóór de terugplaatsing op de 5e dag, kan per eicel een uitslag worden verkregen waarin te zien is of er afwijkingen zijn en zo ja, welke afwijkingen dit zijn. De eicellen waarvan de poollichaampjes geen afwijkingen laten zien, en zich verder ontwikkelen tot blastocyste, komen dan in aanmerking voor een terugplaatsing en/of invriezen. Let wel: een afwijkende uitslag kan toch een fraai embryo laten zien (welke dan dus niet geschikt is om terug te plaatsen) en een normale uitslag kan toch een embryo met een ontwikkelingsstop laten zien. In uitzonderlijke gevallen kunnen niet alle poollichaampjes worden onderzocht c.q. komt er geen sluitende uitslag. Ook is het mogelijk dat alle eicellen chromosomaal afwijkend blijven en/of een uitslag een afwijking laat zien die wel met het leven verenigbaar is, maar toch (ernstige) gevolgen heeft.
Wat zijn de voordelen en beperkingen?
PKD heeft als voordeel dat het een minder ingrijpende en ethisch minder beladen techniek is dan embryoselectie via PGD. Omdat alleen de eicellen worden onderzocht en niet de embryo’s zelf, is het een geschikte optie voor mensen met morele of religieuze bezwaren tegen het selecteren van embryo’s. Bovendien lijkt er – anders dan bij PGD – bij PKD geen sprake van 'mozaïek-patronen’ waardoor de uitspraak over de erfelijke gezondheid van de eicel betrouwbaarder lijkt dan bij PGD.
Een beperking van PKD is dat het geen informatie geeft over de genetische bijdrage van de zaadcel. Aan die zijde lijkt – zelfs bij een beperkte zaadkwaliteit – overigens uiteindelijk ook niet het grootste probleem te zitten wanneer het om erfelijk ongezonde embryo’s gaat. Evenwel is bij een chromosomale translocatie aan de zijde van de man, PKD helaas dus niet geschikt, maar dient over PGD te worden nagedacht. Anders dan PKD, is PGD overigens alleen toegelaten in een beperkt aantal centra en onderworpen aan medisch-ethische toetsing. Dat is bij PKD niet het geval. Een PKD vervangt geen NIPT of andere vormen van erfelijke diagnostiek tijdens de zwangerschap.
Wordt het vergoed?
Kosten van erfelijk onderzoek aan eicellen komen doorgaans alleen voor vergoeding in aanmerking, wanneer de patiënt van wie de eicellen zijn, een bekend chromosomaal probleem heeft (zoals een ‘translocatie’). De exacte voorwaarden verschillen per verzekeraar en per situatie. In alle andere gevallen komt deze vorm van diagnostiek niet voor vergoeding in aanmerking en dient u zelf de kosten te dragen. Wij berekenen de kosten voor afname van de poollichaampjes, en het extern lab stuurt te zijner tijd hun eigen factuur aan u. Hier kan enige tijd tussen zitten.
Tijdens een consult met onze artsen kunnen we samen bekijken of PKD voor u een geschikte optie is en wat de eventuele kosten en vergoedingsmogelijkheden zijn.
Voor meer informatie, neem graag contact met ons op!