
IVF
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Sprechen Sie uns an, wir beraten Sie gerne.
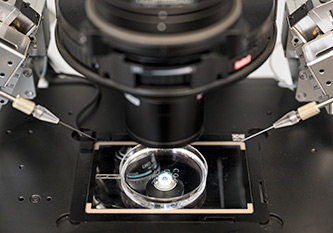
ICSIx
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Sprechen Sie uns an, wir beraten Sie gerne.

PICSIx
Was ist PICSI?
PICSI ist die Abkürzung für "Physiological ICSI".
Wie funktioniert PICSI?
Neben der Form der Samenzelle ist auch die Ausreifung der Samenzelle wichtig, wenn ICSI verwendet wird. Die Hülle der Eizelle enthält Hyaluronan (Hyaluronsäure) und bei einer natürlichen Befruchtung können nur reife Spermien, die die richtigen Rezeptoren (Hyaluronidase) enthalten, mit ihr in Kontakt kommen und in die Eizelle gelangen, um zu einer Befruchtung zu führen. Die Fähigkeit der Spermien, Hyaluronan aufzunehmen, spiegelt somit den natürlichen Befruchtungsprozess wider und sagt das Verhalten der Spermien während der Befruchtung besser voraus. Im Labor ist es möglich, dies mittels einer speziell entwickelten Petrischale nachzuahmen und diese reifen Spermien zur Verwendung im ICSI-Verfahren auszuwählen. Voraussetzung ist, dass genügend Spermien zur Auswahl stehen.
Warum PICSI?
Studien zeigen, dass Spermien mit den richtigen Rezeptoren weniger DNA-Schäden und weniger Chromosomenanomalien enthalten als vom Auge ausgewählte Spermien. Dies scheint die Embryonalqualität, die Wahrscheinlichkeit einer Implantation und die Wahrscheinlichkeit der Geburt eines gesunden Kindes zu erhöhen, während das Risiko einer Fehlgeburt mit der Anwendung von PICSI abzunehmen scheint.
Für wen und wann wird PICSI empfohlen?
PICSI wird empfohlen bei einer erhöhten DNA-Fragmentierung, einer niedrigen Zahl an Normalformen im Spermiogramm, einer niedrigen Befruchtungsrate bei regulärem IVF/ICSI, einer suboptimalen Embryonalentwicklung oder einer schlechten Embryoqualität bei vorangegangenen IVF/ICSI-Versuchen sowie bei einem Implantationsversagen und/oder wiederholten Fehlgeburten. Die Indikation wird von Ihrem behandelnden Arzt festgelegt. Die zusätzlichen Kosten von PICSI werden von Ihrer Krankenkasse in der Regel nicht erstattet.
Sprechen Sie uns an, wir beraten Sie gerne.
Microfluidic Sperm Sorting Chipx
Was ist der Microfluidic Sperm Sorting Chip?
Der Microfluidic Sperm Sorting Chip (auch als "Fertile Chamber" bezeichnet) ist eine Spermienauswahlmethode für IVF- und ICSI-Behandlungen. Es gibt auch Chips, die für Inseminationen verwendet werden können.
Wie funktioniert der Microfluidic Sperm Sorting Chip?
Mit einem speziell entwickelten Instrument, das wie ein transparenter Chip mit Mikrokanälen (frei von chemischen Mitteln) bis zu einer Größe von mehreren hundert µm aussieht, können Spermien ohne DNA-Schädigung selektiert und dann zur Kinderwunschbehandlung wie Insemination (IUI), IVF oder ICSI verwendet werden. Der Chip funktioniert mit sehr kleinen Volumina, und imitiert den natürlichen Fluss und die Zellgröße. Voraussetzung ist, dass genügend Spermien zur Auswahl verfügbar sind. Der Vorteil ist, dass der Chip zu keinem Zeitpunkt vitale Spermien schädigt und die in der Natur vorhandenen Barrieren für Spermien nicht ignoriert. Auf diese Weise kann die natürliche Selektion nachgeahmt werden.
Warum der Microfluidic Sperm Sorting Chip?
Bei regulären Kinderwunschbehandlungen muss das Sperma so vorbereitet werden, dass es für IUI, IVF oder ICSI geeignet ist. Dies sind im Allgemeinen langwierigere Methoden, bei denen die Spermien z.B. zentrifugiert werden und möglicherweise eine Schädigung der Samenzellen auftreten kann. Ein Teil der Spermien weist natürliche DNA-Schäden (oxidative Schäden) auf, die durch die Verarbeitung der Spermien zunehmen können. Dies kann zur DNA-Fragmentierung führen und daher zu weniger optimalen Ergebnissen bei Kinderwunschbehandlungen. Der Chip ist in der Lage, sich schnell und sanft der natürlichen Spermienselektion zu nähern, so dass die sich am besten bewegenden Spermien ohne DNA-Schäden oder Chromosomenanomalien den Vorteil haben. Dies scheint die Embryonqualität, die Wahrscheinlichkeit einer Implantation und die Wahrscheinlichkeit der Geburt eines gesunden Kindes zu erhöhen, während die Wahrscheinlichkeit von Fehlgeburten bei Verwendung des Chips niedriger scheint.
Für wen und wann wird der Microfluidic Sperm Sorting Chip empfohlen?
Die Verwendung hat eine gewisse Überlappung mit der PICSI-Methode. Der Chip wird daher bei einer erhöhten DNA-Fragmentierung empfohlen, einer niedrigen Zahl an Normalformen im Spermiogramm, einer niedrigen Befruchtungsrate bei regulärem IVF/ICSI, einer suboptimalen Embryonalentwicklung oder einer schlechten Embryoqualität bei vorangegangenen IVF/ICSI-Versuchen sowie bei einem Implantationsversagen und/oder wiederholten Fehlgeburten. Die Indikation wird von Ihrem behandelnden Arzt festgelegt. Die zusätzlichen Kosten einer PICSI-Behandlung werden von Ihrer Krankenkasse in der Regel nicht erstattet.
Sprechen Sie uns an, wir beraten Sie gerne.
Kalzium-Ionophorx
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Sprechen Sie uns an, wir beraten Sie gerne.
Time-Lapse Imagingx
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Sprechen Sie uns an, wir beraten Sie gerne.
(Mikro-) TESEx
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Sprechen Sie uns an, wir beraten Sie gerne.

Kryokonservierung / Kryopreservierungx
Warum raten wir zu einer ###################?
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Ablauf
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Risiken und mögliche Komplikationen
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Nach dem Eingriff
Lorem Ipsum duis autem vel eum iriure dolor in hendrerit in vulputate velit esse molestie consequat, vel illum dolore eu feugiat nulla facilisis.
Sprechen Sie uns an, wir beraten Sie gerne.

DHEA (Dehydroepiandrosteron)x
Was ist DHEA?
DHEA ist die Abkürzung für "Dehydroepiandrosteron" und ist ein Steroidhormon, das unter anderem von den Nebennieren aus Cholesterin produziert wird. Es spielt unter anderem eine wichtige Rolle beim Metabolismus, der Muskelkracht und der Sexualität. Darüber hinaus hat es immun- und neuromodulatorische Eigenschaften. DHEA kann in Androstendion, Testosteron und andere Steroide (einschließlich Östrogene) umgewandelt werden. Die Speicherform von DHEA ist DHEAS. Im Alter zwischen 20 und 30 Jahren weisen die Nebennieren einen Spitzenwert in der DHEA-Produktion auf, wonach die Produktionskapazität stetig abnimmt. DHEA wird "off-label" für alle Arten von Zwecken verwendet (einschließlich Depressionen, Immunproblemen, Prävention von Herz-Kreislauf-Erkrankungen und Prävention von Osteoporose). Entgegen der landläufigen Meinung ist DHEA kein anaboles Steroid, obwohl es manchmal im Fitnessstudio verwendet wird. Es wurde jedoch nie nachgewiesen, dass dieses Hormon eine muskelaufbauende Wirkung hat.
DHEA und Kinderwunsch
Seit vielen Jahren wird der Rolle von Steroidhormonen in der Reproduktionsmedizin große Aufmerksamkeit gewidmet, insbesondere bei Frauen mit niedrigem AMH und / oder Alter über 35 Jahre. Die Idee ist, dass die Umgebung, die beim Ausreifen der Eizelle eine Rolle spielt, durch DHEA positiv beeinflusst werden kann. Infolgedessen können möglicherweise mehr Eizellen während einer Behandlung für eine Stimulation empfindlich gemacht werden, und können möglicherweise insbesondere weniger genetisch abnormale Eizellen ausreifen. Es gibt viele Studien, die zeigen, dass die Anzahl der Schwangerschaften und Geburten bei IVF und ICSI, wenn sie bei korrekter Indikation und unter ärztlicher Kontrolle benutzt werden, positiv von DHEA beeinflusst wird. Es ist jedoch noch nicht so weit, dass die Verwendung von DHEA als "evidenzbasierte Medizin" angesehen wird, obwohl es zahlreiche Studien gibt, die eindeutig einen positiven Effekt berichten. Das ist seit Jahren auch unsere Erfahrung.
Indikation, Dosierung und Kontrolle
DHEA ist ein Vorläuferhormon/Prohormon und sollte daher nicht von sich aus eingenommen werden. Zunächst sollte mittels Blutuntersuchungen festgestellt werden, ob überhaupt die Möglichkeit besteht, DHEA ohne das Risiko von Nebenwirkungen einzunehmen. Dann kann auch besser bestimmt werden, welche Dosierung genommen werden sollte. Typischerweise werden Dosierungen von 25-75 mg pro Tag für mindestens 6 Wochen angewendet, bevor eine neue Hormonstimulation als Teil einer IVF / ICSI-Behandlung begonnen werden kann. Es wird oft mit 25-50 mg pro Tag begonnen, abhängig von den Blutwerten. Einige Wochen nach Beginn der Einnahme sollte ein weiterer Bluttest durchgeführt werden, um die Werte zu testen und gegebenenfalls die Dosis anzupassen. Die Verwendung von DHEA ist ausdrücklich "off-label".
Nebenwirkungen
DHEA ist sicherlich nicht für jeden geeignet; daher ist die Indikationsstellung und Überwachung wichtig. Nebenwirkungen können auftreten, obwohl sie im Alltag (und das ist unsere Erfahrung) selten auftreten (<10% der Patienten). Beispiele sind unerwünschtes Haarwachstum oder Haarausfall, Akne/fettige (Kopf)Haut, Zyklus- und Blutungsstörungen, Stimmveränderungen (<1%) und Unruhe/Reizbarkeit Symptome, über die in der Literatur berichtet wird. Theoretisch könnte das Risiko für (hormonsensitive) Krebserkrankungen erhöht sein. Dies ist bei der Verwendung eines Hormons fast immer der Fall und bleibt unter Experten ein besonders kontroverses Diskussionsthema. Darüber hinaus sollte erkannt werden, dass der DHEA-Spiegel ab dem 30. Lebensjahr häufig schnell abfällt und dass bei Frauen in den Wechseljahren andere Hormone manchmal über einen längeren Zeitraum erhöht sind.
Oft werden auch positive Nebenwirkungen berichtet: Viele Frauen berichten von mehr Energie, einer besseren Stimmung, manchmal einem erhöhten sexuellen Verlangen, einer besseren Gehirnfunktion und Ausdauer.
Erstattung
DHEA wird in der Regel nicht von Ihrer Krankenkasse erstattet. Aufgrund einer primären oder sekundären Nebenniereninsuffizienz mit eingeschränkter Lebensqualität, kann - nur wenn Sie eine niederländische Krankenkasse haben - ein Antrag auf Erstattung bei Ihrer Krankenkasse gestellt werden. Die positive Wirkung auf die allgemeine Funktionsfähigkeit, das psychische Wohlbefinden und die Sexualität, kann ein Grund sein DHEA unbefristet zu erstatten. Hier finden Sie ein Antragsformular, mit dem Sie einen Antrag stellen können.
Sprechen Sie uns an, wir beraten Sie gerne.

IUIx
Bei einer Inseminationsbehandlung werden Samenzellen (Spermien) mittels eines Katheters in die Gebärmutterhöhle eingebracht. Werden die Samenzellen des Partners verwendet, spricht man von einer ‚homologen IUI‘. Verwendet man Samenzellen eines Spenders, spricht man von einer ‚heterologen IUI‘ oder ‚A-IUI‘.
Eine Inseminationsbehandlung kommt in Betracht in verschiedenen Situationen, z.B.:
- Das Spermiogramm (die Samenqualität) ist nur geringfügig eingeschränkt
- Der Gebärmutterhals und/oder Gebärmutterhalsschleim lässt Spermien nicht passieren
- Eine Schwangerschaft ist über einen längeren Zeitraum nicht eingetreten ohne eine klare Ursache (‚idiopathische Sterilität‘)
- Sexuelle Probleme, die das Eindringen von Samenzellen in die Scheide verhindern
- Das Fehlen eines männlichen Partners, so dass eine Inseminationsbehandlung mit Spendersamen erforderlich ist. Informieren Sie sich bitte gesondert über die dafür rechtlichen und sonstigen Voraussetzungen (z.B. das bundesweite Samenspender-Register).
Die Insemination bietet nur dann Aussicht auf Erfolg, wenn sie in unmittelbarem Zusammenhang mit dem Eisprung erfolgt. Die Behandlung kann in einem natürlichen oder stimulierten Zyklus durchgeführt werden. In einem natürlichen Zyklus richtet der Tag der Insemination nach dem Zeitpunkt des positiven LH-Tests (Urin-Selbsttest). Wenn die Reifung der Eizellen gestört ist, oder wenn die Reifung von mehr als ein Follikel angestrebt wird, kann man die Eierstöcke mit Hormonen (Spritzen oder Tabletten) stimulieren, sodass sich die Chancen auf eine Schwangerschaft erhöhen. In diesem Fall sollte immer eine Zyklusüberwachung mittels Ultraschalls erfolgen, und wird der Eisprung hormonell ausgelöst, auf Anweisung des behandelnden Arztes.
Am Inseminationstag muss der Mann eine frische Spermaprobe abgeben, die aufbereitet wird. Es werden dabei bestimmte Substanzen und Bakterien aus der Samenflüssigkeit entfernt, und die gut beweglichen Samenzellen werden konzentriert. Diese Aufarbeitung kann je nach Verfahren 1-2 Stunden in Anspruch nehmen. Bei Behandlung mit Spendersamen wird dieser am Inseminationstag aufgetaut; dies dauert in der Regel eine halbe Stunde.
Die Insemination findet statt auf dem gynäkologischen Stuhl. Nach Spiegeleinstellung führt der Arzt unter Sicht einen Katheter (dünnen, weichen Schlauch) direkt in die Gebärmutterhöhle ein, und werden die Samenzellen langsam in die Gebärmutterhöhle gespritzt. Dies ist selten mit Schmerzen verbunden. Unter Umständen muss allerdings mit einem Hilfsinstrument die Gebärmutter etwas gestreckt werden, was als unangenehm empfunden werden kann. Dies ist jedoch nur selten erforderlich. Nach der Insemination können Sie im Prinzip alles tun, was Sie normalerweise machen, außer Rauchen und Alkohol trinken. Auch Sexualkontakt ist erlaubt. Ob in Ihrem individuellen Fall andere Ratschläge zutreffen, erfahren Sie von Ihrem behandelnden Arzt.
Nach etwa 14 Tage kann anhand einer Urin- oder Blutprobe einen Schwangerschaftstest durchgeführt werden, und werden weitere Vereinbarungen getroffen. Es ist nicht ungewöhnlich, dass mehrere Inseminationsbehandlungen erforderlich sind, um zu einer Schwangerschaft zu führen. Die Erfolgsquote liegt bei 10-20% pro Behandlungszyklus. Die besten Ergebnisse werden erzielt bei einem nur grenzwertig eingeschränkten Spermiogramm, Verwendung von Spendersamen, kurzer Dauer des Kinderwunschs, niedrigem Alter und gesundem Gewicht der Frau, sowie bei Nichtrauchern. Trotz aller Sorgfalt lässt sich ein Erfolg nicht garantieren. Auf Wunsch oder Indikation, kann vor Anfang oder während der Behandlungen die Durchgängigkeit der Eileiter überprüft werden.
Genau wie die meisten Zentren haben auch wir keine eigene Samenbank. In Europa haben sich jedoch einige Parteien auf den Verkauf von Spendersamen konzentriert. Selbstverständlich haben wir ein eigenes Kryolager, damit von Ihnen gekauft Halme mit Spendersamen problemlos gelagert werden können.
Die Risiken einer Inseminationsbehandlung sind sehr gering, können aber nicht ausgeschlossen werden. Trotz aller Sorgfalt kann es zu Komplikationen kommen, die weitere Behandlungsmaßnahmen/Operationen erfordern. Ihr behandelnder Arzt bespricht dies gerne mit Ihnen.
Sprechen Sie uns an, wir beraten Sie gerne.

Social Freezingx
Was ist „Social Freezing“?
Beim „Social Egg Freezing“, kurz „Social Freezing“, handelt es sich um eine Technik, die es Menschen ohne medizinische Indikation ermöglicht, ihre Eizellen aufzubewahren, um so ihre Fruchtbarkeit für die Zukunft ein Stück weit zu sichern. Es bietet Frauen die Möglichkeit, ihren Kinderwunsch aufzuschieben. Die Technik hat ihren Ursprung im Einfrieren von Zellen vor Beginn onkologischer Behandlungen. Die Einführung der ultraschnellen Kryokonservierung („Vitrifizierung“) führte zu einer wesentlich höheren Überlebensrate der Eizellen und damit zu deutlich höheren Schwangerschaftsraten im Vergleich zu älteren Methoden. Die gefrorene Eizelle verfügt daher über ein mehr oder weniger identisches Fruchtbarkeitspotenzial wie eine frische Eizelle.
Auch die Möglichkeit, ein persönliches Eizellendepot anzulegen, wird zunehmend von gesunden Frauen gewünscht und nachgefragt. Schließlich ist die Fruchtbarkeit begrenzt und erreicht ihren Höhepunkt zwischen dem 18. und 30. Lebensjahr, danach beginnt sie zu sinken. Nicht nur die Anzahl der Eizellen nimmt mit der Zeit ab, sondern vor allem die Qualität der Eizellen spielt eine große Rolle. Bei einer 25-jährigen Frau sind etwa 80 % der Eizellen gesund, während es bei einer 40-jährigen Frau in der Regel nicht mehr als 20 % sind.
Was sind die Gründe für Social Freezing?
Es gibt viele Gründe für Social Freezing. Ein häufig genannter Faktor ist der fehlende Partner (sozialer Aspekt), aber auch ökonomische Aspekte (Karriereplanung), reproduktive Autonomie (Kontrolle über die eigene Fruchtbarkeit) und psychologische Aspekte (mehr oder weniger Sicherung der Fruchtbarkeit) spielen eine Rolle. In allen Fällen handelt es sich jedoch um das Einfrieren von Eizellen ohne medizinische Indikation.
Wie läuft Social Freezing ab?
Nach Erstgespräch, Aufklärungsgespräch, Ultraschall und Blutuntersuchung wird ein individueller Behandlungsplan erstellt. Um eine ausreichende Zahl an Eizellen zu entwickeln, muss mit der Stimulation mit Hormonen begonnen werden. In der Regel führen wir diese Behandlung in unserem Zentrum im Rahmen des eigenen Zyklus durch. Das ist auch möglich, wenn Sie eine Spirale oder ein Hormonstäbchen haben. Wenn Sie keine hormonelle Verhütung anwenden, können Sie grundsätzlich während jeder Monatsblutung beginnen.
Oftmals ist nur eine Injektion pro Tag nötig (diese wird in die Bauchhaut gesetzt), während der Eisprung oftmals durch eine orale Tablette unterdrückt wird. Die Überwachung der Anzahl und des Wachstums der Follikel erfolgt mittels vaginalem Ultraschall. Oft sind zwei Ultraschalluntersuchungen nötig, um die Punktion endgültig zu planen (das ist oft nach 9-10 Tagen Hormonspritzen der Fall). Nach der Vorbereitung des Eisprungs durch 1–2 Injektionen werden die Follikel mittels einer vaginalen Punktion unter Sedierung ab punktiert. Im Labor kann festgestellt werden, ob und wie viele geeignete Eizellen vorhanden sind. Nach der Punktion erfahren Sie sofort, wie viele Eizellen gefunden wurden. Wie viele Eizellen kryokonserviert werden, erfahren Sie in der Regel einen Tag später. Die Eizellen werden in unserem eigenen Zentrum gelagert und können viele Jahre im Lager verbleiben. Vom Beginn der Injektion bis zum Tag der Punktion vergehen ca. 11–12 Tage.
Wie viele Eizellen werden benötigt?
Um zu bestimmen, wie viele Eizellen nötig sind, um eine hohe Wahrscheinlichkeit für die Geburt eines Kindes zu haben, sind insbesondere die Eizellreserve (gemessen am AMH-Wert) und das Alter von Bedeutung. Wenn Sie jünger als 30 Jahre sind, liegt die Chance auf eine Lebendgeburt mit 10 Eizellen bei etwa 75 %. Dieser Prozentsatz steigt auf etwa 95 %, wenn 20 Eizellen eingefroren wurden. Wenn man jedoch 40 Jahre alt ist, liegen diese Prozentsätze bei 30 % bzw. 50 % und nehmen schnell ab. Je jünger man ist, desto weniger Eizellen sind nötig, um eine hohe Wahrscheinlichkeit zu haben, mindestens ein Kind zu bekommen. Untersuchungen zeigen, dass die größte Wirkung des Social Freezing wahrscheinlich im Alter von etwa 37 Jahren eintritt. Denn Menge und Qualität der Eizellen sind in dem Moment meistens noch einigermaßen gut, nehmen dann aber relativ schnell ab. Daher steigt die Wahrscheinlichkeit, dass in den Folgejahren auf qualitativ bessere kryokonservierte Eizellen zurückgegriffen werden muss.
Was sind die Vor- und Nachteile des Social Freezing?
Das Einfrieren junger Eizellen schützt diese vor dem Alterungsprozess. Dies bedeutet, dass auch genetische Anomalien seltener auftreten, wenn die Eizellen in jüngerem Alter eingefroren werden.
Ein Nachteil besteht darin, dass diese elektive Methode natürlich nicht ohne Risiken ist. Es werden Hormone eingesetzt und eine Punktion durchgeführt. Hierzu verweisen wir auf die Informationen zur IVF/ICSI-Behandlung an anderer Stelle unserer Website. Die medizinischen Risiken sind jedoch gering und betragen etwa 0,4 %.
Wichtig zu wissen ist, dass ein vorhandenes Depot an gefrorenen Eizellen leider keine Garantie für eine Schwangerschaft ist. Zudem müssen sie für eine Befruchtung nach dem Auftauen zunächst mittels ICSI-Behandlung befruchtet und zu einem Embryo heranwachsen. Nicht alle Eizellen kommen intakt aus der Lagerung, nicht jede ICSI führt zur Befruchtung und nicht jede Befruchtung führt zu einem Embryo und/oder einer Schwangerschaft.
Darüber hinaus spielen auch Aspekte wie zunehmendes Alter (und damit steigende Risiken während der Schwangerschaft) und Lagerdauer eine große Rolle. Irgendwann müssen die Eizellen verworfen werden, wenn die Patientin ein fortgeschrittenes Alter erreicht und eine Schwangerschaft nicht mehr sinnvoll ist. Die Freiheiten, die ein Eizellendepot mit sich bringt, werfen auch medizinische, ethische und soziale Fragen auf.
Welche Kosten entstehen durch Social Freezing?
Die Kosten der Behandlung setzen sich aus Gesprächen, Blut- und Ultraschalluntersuchungen, Medikamenten, Narkose, Punktion und Kryokonservierung zusammen. Lagerkosten werden ebenfalls halbjährlich berechnet. Eine Preisliste können Sie selbstverständlich in unserem Sekretariat anfordern. Eine Kostenerstattung durch Ihre Krankenkasse erfolgt nicht, da es sich um eine Behandlung ohne medizinische Indikation handelt.
Für weitere Informationen kontaktieren Sie uns gerne.

EmbryoGlue®x
Der Embryotransfer als letzter Schritt einer IVF- oder ICSI-Behandlung ist einer der sensibelsten und mitentscheidend für deren Erfolg. Um eine Schwangerschaft herbeizuführen, muss sich ein übertragener Embryo in der Gebärmutterschleimhaut (Endometrium) einnisten können.
Was ist EmbryoGlue®?
Hyaluronsäure (auch als Hyaluronan bezeichnet), kommt in der Gebärmutter natürlicherweise vor und ist für die Einnistung (Implantation) des Embryos von großer Bedeutung. Sie wirkt ähnlich wie ein Haftmittel, das die Bindung des Embryos an die Gebärmutterschleimhaut verbessert und dadurch möglicherweise den Einnistungsprozess erleichtert. Man vermutet, dass Hyaluronsäure auch die Dezidualisierung, also die Vorbereitung der Gebärmutterschleimhaut auf die Einnistung fördert und dass höhere Hyaluronsäurekonzentrationen dazu beitragen, die Gebärmutterflüssigkeit und das intrauterine Milieu besser nachahmen zu können. EmbryoGlue®, ein speziell für diesen Vorgang entwickeltes, mit Hyaluronsäure angereichertes Embryokulturmedium, unterstützt den Embryo bei diesem Prozess.
Wie funktioniert EmbryoGlue®?
Vor dem Transfer wird der Embryo eine gewisse Zeit in EmbryoGlue® gesetzt. Danach wird er dann mit einer kleinen Menge dieses speziellen Transfermediums mit Hilfe eines speziellen Embryotransferkatheters in die Gebärmutter übertragen. Es ist wissenschaftlich nachgewiesen, dass EmbryoGlue® die Wahrscheinlichkeit der Einnistung und damit die Chance auf eine Schwangerschaft und Lebendgeburt fördern kann, ohne das Risiko für unerwünschte Komplikationen zu erhöhen. Studien und Untersuchungen zeigen einen potenziell positiven Effekt auf die Implantations-, Schwangerschafts- und Lebendgeburtenrate im Vergleich zu Kontrollgruppen bei denen Transfermedien verwendet wurden, die wenig oder keine Hyaluronsäure enthielten.
Für wen und wann wird EmbryoGlue® empfohlen?
Man geht davon aus, dass EmbryoGlue® den größten Nutzen bei Patientinnen mit schlechter Prognose haben kann, z. B. bei Patientinnen über 35 Jahren, Patientinnen mit minderwertiger Embryonenqualität oder Patientinnen mit mehreren fehlgeschlagenen Zyklen. Die endgültige Indikation wird immer von der behandelnden Ärztin/vom behandelnden Arzt gestellt.
Das Medium eignet sich für den Transfer aller Embryonalstadien von Tag 2 – Tag 6 aus Frisch- und Kryozyklen sowie für Embryonen mit geöffneter Zona pellucida nach Assisted Hatching oder Biopsieverfahren. Die zusätzlichen Kosten für EmbryoGlue® werden von Ihrer Krankenkasse in der Regel nicht erstattet.
Für weitere Informationen kontaktieren Sie uns gerne.