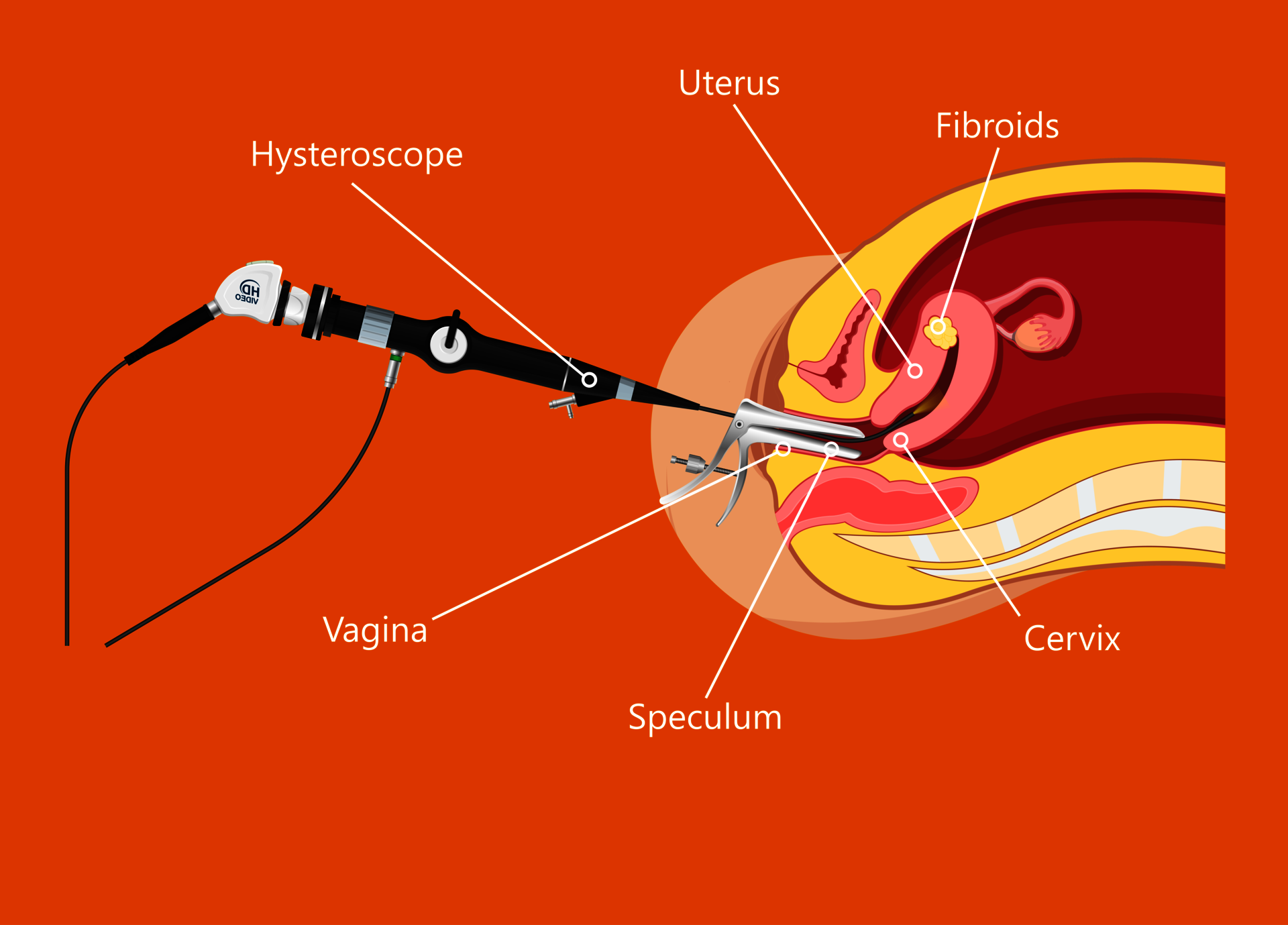
Hysteroskopiex
Warum raten wir zu einer Spiegelung der Gebärmutterhöhle?
Um die Ursache Ihrer Beschwerden (z.B. Unfruchtbarkeit oder Blutungsstörungen) zu klären, raten wir zur Spiegelung der Gebärmutterhöhle, die mit kleinen Eingriffen verbunden werden kann. Damit lassen sich Veränderungen (z.B. Polypen oder Fehlbildungen) erkennen, die mit anderen Untersuchungsmethoden (z.B. Ultraschall) nicht eindeutig festgestellt werden können. Kommen in Ihrem Fall andere Untersuchungsmethoden in Betracht, werden wir Sie über deren Vor- und Nachteile, unterschiedliche Belastungen, Risiken und Erfolgschancen informieren.
Ablauf
Die Spiegelung wird in der Regel mit einer kleinen Vollnarkose (‚Tiefsedierung‘) durchgeführt. Die Ärztin oder der Arzt führt ein optisches Instrument (Hysteroskop) über die Scheide in die Gebärmutterhöhle ein. Durch Einleiten von Flüssigkeit entfalten sich die Gebärmutterhöhle und deren Wände. Dadurch lassen sich Veränderungen optisch genau darstellen. Kleine Instrumente können eingeführt werden und Gewebeproben können gezielt entnommen und untersucht werden. Kleine Eingriffe können im Rahmen der Spiegelung durchgeführt werden. Der Vorgang dauert durchschnittlich maximal 20 Minuten.
Risiken und mögliche Komplikationen
Trotz aller Sorgfalt kann es zu – u.U. auch lebensbedrohlichen – Komplikationen kommen, die weitere Behandlungsmaßnahmen/Operationen erfordern. Das Risiko auf Komplikationen (z.B. Verletzungen/Schäden, Blutungen, Schmerzen, Fistelgänge, Infektionen, Allergie/Unverträglichkeit) während des Eingriffs, wird in der Literatur mit weniger als 0,1% angegeben. Die Häufigkeitsangabe, ist eine allgemeine Einschätzung und sollen helfen, die Risiken zu Gewichten. Vorerkrankungen und individuelle Besonderheiten können die Häufigkeiten von Komplikationen selbstverständlich wesentlich beeinflussen.
Vor dem Eingriff
Bitte legen Sie einschlägige Unterlagen vor. Informieren Sie uns über alle Medikamente, die Sie derzeit einnehmen.
Aufgrund der Art des Eingriffs bitten wir Sie, während des betreffenden Zyklus Verhütungsmittel zu verwenden. Manchmal werden insbesondere aufgrund erhöhter Plasmazellen bestimmte Arten von Antibiotika eingesetzt, die eine sich entwickelnde Schwangerschaft beeinträchtigen können. Werden auch NK-Zellen und Plasmazellen analysiert, empfehlen wir daher bis zum Vorliegen der Testergebnisse den Einsatz von Verhütungsmitteln.
Nach dem Eingriff
Falls Schonungsmaßnahmen erforderlich sind, halten Sie bitte die Anweisungen unbedingt ein. Lassen Sie sich unbedingt von einer erwachsenen Person abholen und stellen Sie für die ersten 24 Stunden eine Betreuung zu Hause sicher. Informieren Sie bei Fieber (über 38,5 °C), stärkeren Blutungen oder Schmerzen.
Endometriumdiagnostik: NK-Zellen und Plasmazellenx
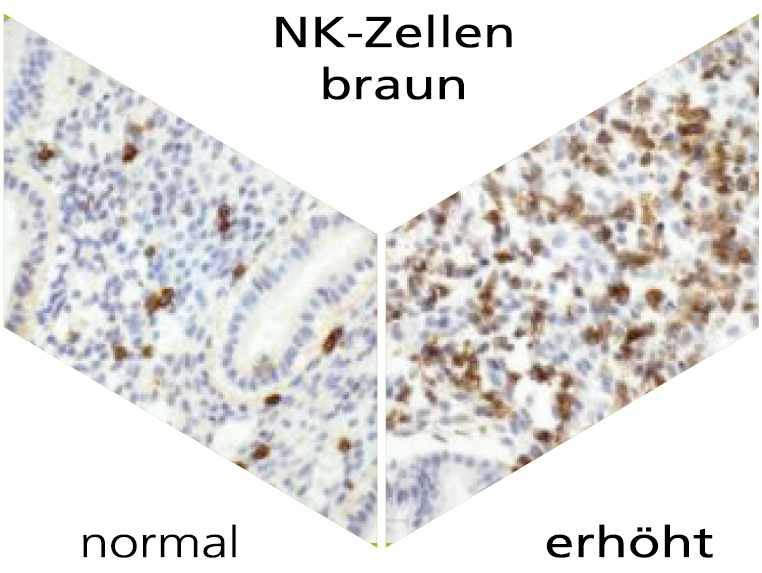
Was sind NK-Zellen?
Unser Immunsystem spielt nicht nur im alltäglichen Leben, sondern auch in der Schwangerschaft eine wichtige Rolle. Es gibt verschiedene immunologische Faktoren, die über den Erfolg einer Schwangerschaft mitentscheiden. Natürliche Killerzellen (NK-Zellen) und Plasmazellen sind ein wichtiger Bestandteil der angeborenen und erworbenen Immunabwehr. Die natürliche Funktion der NK-Zellen liegt unter anderem in der Erkennung und Abwehr von z.B. Virus infizierten Zellen. NK-Zellen kommen sowohl im Blut als auch in der Gebärmutterschleimhaut (Endometrium) vor. Man spricht von sogenannten uterinen NK-Zellen. Plasmazellen werden nach dem Kontakt mit einem Erreger aktiviert, produzieren Antikörper und tragen so vor Ort zur Bekämpfung einer Infektion bei. Der Nachweis von uterinen NK-Zellen und Plasmazellen erfolgt über eine spezifische immunohistochemischen Färbung.
NK-Zellen gehören zu den wichtigsten Immunzellen während der frühen Schwangerschaft. So sind 70% der weißen Blutkörperchen in der Plazenta im ersten Drittel der Schwangerschaft uNK-Zellen. Internationale Studien zeigen, dass überdurchschnittlich viele uNK-Zellen bei Frauen mit Implantationsversagen und/oder wiederholten Fehlgeburten vorkommen. Möglicherweise führt die Anhäufung von uNK-Zellen im Endometrium zu einer Abstoßungsreaktion bzw. zu einer Verhinderung der Einnistung des Embryos.
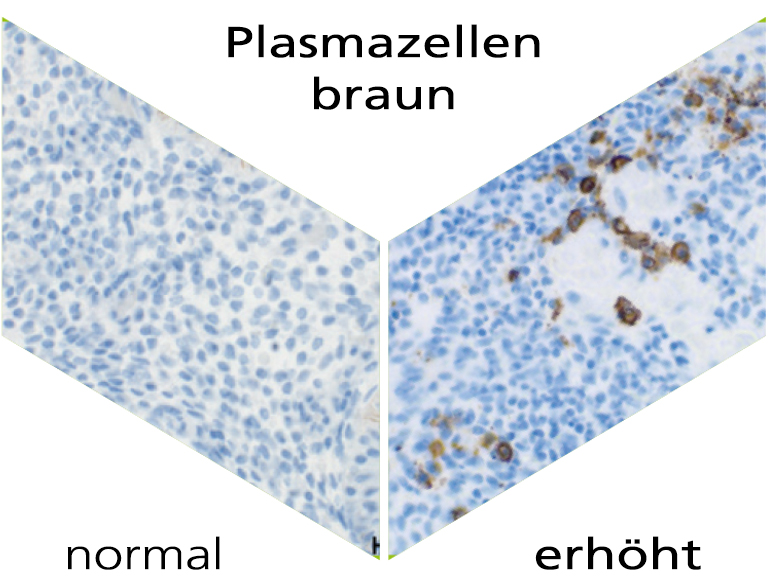
Was sind Plasmazellen?
Eine chronische Entzündung des Endometriums (chronische Endometritis) ist eine meist bakteriell verursachte Entzündung. Sie kommt bei etwa 10-20% der Patientinnen mit wiederholtem Implantationsversagen nach Sterilitätsbehandlung, idiopathischer Sterilität und bei ungeklärten wiederholten Fehlgeburten vor. Allerdings wird eine chronische Endometritis aufgrund der milden oder nicht vorhandenen Symptome in vielen Fällen nicht erkannt. Der Nachweis einer chronischen Endometritis ist jedoch indirekt über die immunohistochemischen Bestimmung der Anzahl der uterinen Plasmazellen möglich.
Vorgehensweise und Ablauf
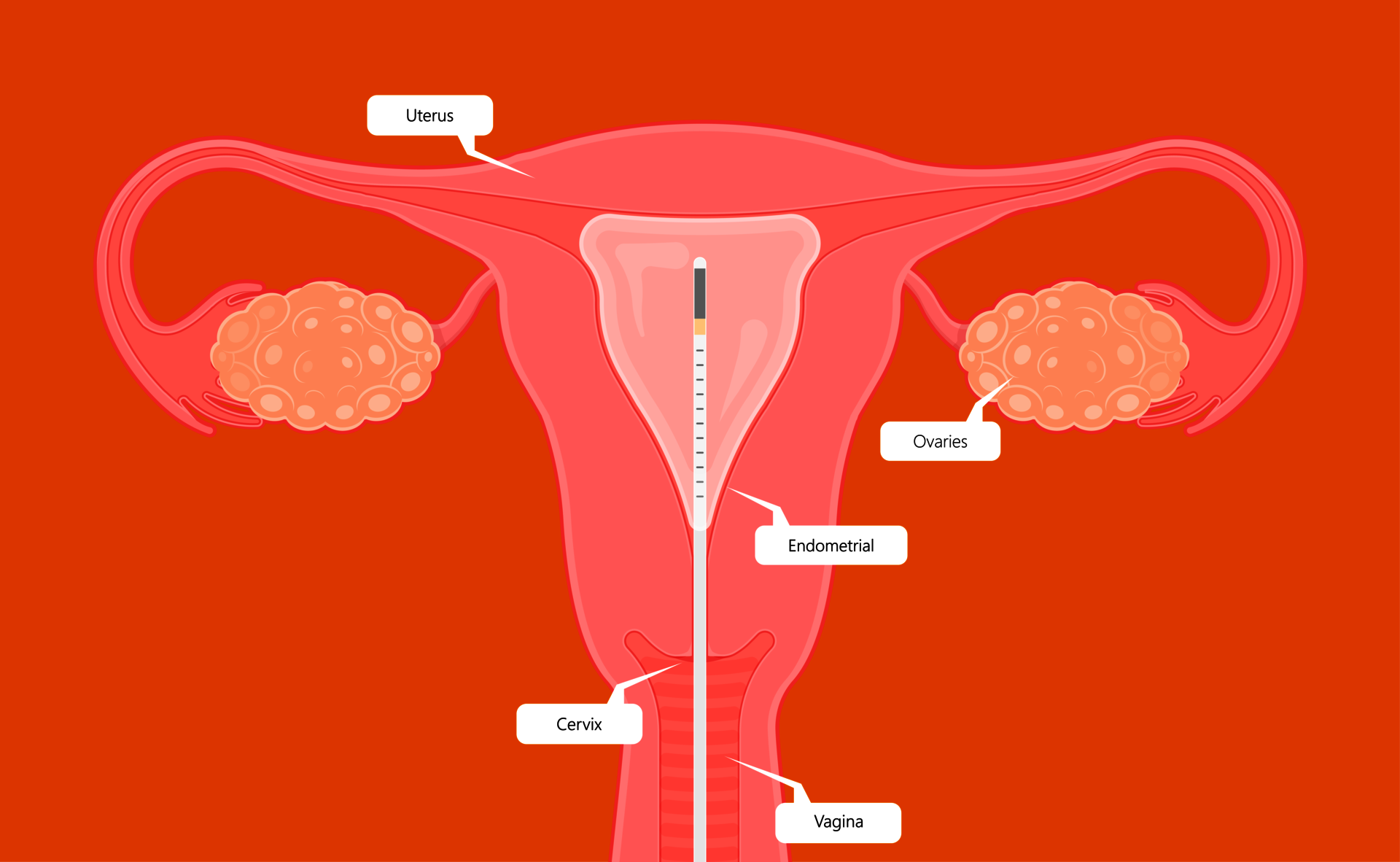
Für die Untersuchung des Endometriums auf uNK- und Plasmazellen wird ein Gewebeentnahme (‚Bioptat‘) des Endometriums benötigt. Dieser Eingriff kann ambulant erfolgen (während der Sprechstunde auf dem gynäkologischen Stuhl, oder falls erwünscht auch im Rahmen einer Hysteroskopie). Vor dem Beginn der Untersuchung (die in der Regel nur wenige Minuten dauert), wird ein vaginaler Ultraschall gemacht. Bei der Abnahme des Gewebes können leichte Schmerzen auftreten, und nach der Abnahme kann eine leichte Blutung auftreten.
Die Durchführung wird zwischen dem 19. und 22. Zyklustag eines regulären Zyklus oder 5-8 Tage nach der Ovulation empfohlen. In Ausnahmefällen ist eine Befundung/Aussage nicht möglich, und soll eine neue Gewebeentnahme durchgeführt werden. Ihre Ärztin/Ihr Arzt wird die Ergebnisse des Tests nach 2-3 Wochen erhalten. Der Test ist mit Kosten verbunden, die von der Krankenversicherung nicht übernommen werden. Fragen Sie uns gerne um weitere Informationen. Nach Vorliegen aller Befunde wird Sie Ihre Ärztin/Ihr Arzt auf die Notwendigkeit und Möglichkeiten einer weiterführenden Behandlung hinweisen. Nach einer Behandlung bei Plasmazellen, wird in der Regel zur Kontrolle eine neue Gewebeentnahme und Plasmazellbestimmung empfohlen.

Endometriumdiagnostik: endometriale Leitkeimdiagnostik bei chronischer Endometritisx
Vorgehensweise und Ablauf
Bei einer (persistierenden) chronische Endometritis (z.B. trotz Antibiotikatherapie) bieten wir eine mikro-/molekularbiologische Leitkeimbestimmung im Endometriumgewebe (Gebärmutterschleimhaut) an Dadurch können eventuell spezifische Erreger nachgewiesen und so gezielt behandelt werden. Während einer gynäkologischen Untersuchung wird mit einem speziellen Kulturstäbchen einen Abstrich aus der Gebärmutterhöhle entnommen.
Der Test ist mit Kosten verbunden, die von der Krankenversicherung nicht übernommen werden. Fragen Sie uns gerne um weitere Informationen. Nach Vorliegen aller Befunde wird Sie Ihre Ärztin/Ihr Arzt auf die Notwendigkeit und Möglichkeiten einer weiterführenden Behandlung hinweisen. Nach einer Behandlung bei positivem Ergebnis, wird in der Regel zur Kontrolle einen neuen Abstrich zur Leitkeimbestimmung empfohlen.

ReceptIVFity-Testx
Was ist der ReceptIVFity-Test?
Der ReceptIVFity-Test ist ein neuer Test, mit dem Sie die Erfolgsrate der Fruchtbarkeitsbehandlung im Voraus besser einschätzen können. Dieser Test untersucht, ob die Bedingungen in der Gebärmutter für die Implantation eines Embryos geeignet sind. Wissenschaftliche Studien haben gezeigt, dass die Zusammensetzung der Bakterien in der Vagina (das "vaginale Mikrobiom") wichtig ist, um mit Hilfe einer Fruchtbarkeitsbehandlung schwanger zu werden. Die Beziehung zwischen den verschiedenen Arten von Bakterien bildet ein Profil, das einen hohen, mittleren oder niedrigen ReceptIVFity-Score ergibt.
Studien zeigen, dass bestimmte Bedingungen (weniger als 20% Laktobazillen, mehr als 35% L. jensenii, mehr als 28% Proteobakterien und/oder Vorhandensein von G. vaginalis) einen niedrigen Score verursachen. Der Test ist darauf optimiert, besonders die niedrigen Scores herauszufiltern, um den Embryotransfer auf einen späteren Zeitpunkt zu verschieben, wenn der Score auf jeden Fall mittel ist.
Wie funktioniert es?
Vor Beginn einer Behandlung entnimmt die Ärztin/der Arzt während eines Praxisbesuchs einen Abstrich tief aus der Scheide. Nach der Entnahme wird diese an das Labor geschickt. Dort wird Ihr Mikrobiom-Profil anhand der gesammelten bakteriellen DNA bestimmt. Ihre Ärztin/Ihr Arzt wird die Ergebnisse des Tests nach etwa 2 Wochen erhalten. Der Test ist einfach durchzuführen und hat keine Nebenwirkungen. Der Test ist jedoch mit Kosten verbunden, die von der Krankenversicherung nicht übernommen werden. Fragen Sie uns gerne um weitere Informationen.
Das Ergebnis
Der ReceptIVFity-Test bestimmt, wie das Profil des Bakteriengleichgewichts in der Vagina aussieht. Der Test kann ein günstiges, mittleres und niedriges Ergebnis zeigen. Bei einem günstigen Ergebnis ist die Wahrscheinlichkeit einer Schwangerschaft nach einem Embryotransfer hoch (> 50%), bei einem durchschnittlichen Ergebnis liegt die Wahrscheinlichkeit einer Schwangerschaft bei etwa 25% und bei einem niedrigen Ergebnis ist die Wahrscheinlichkeit einer Schwangerschaft gering (etwa 5%). Die Ergebnisse haben sich für die 2 Monaten nach dem Test als zuverlässig erwiesen. Weitere Studien werden durchgeführt, um festzustellen, ob und wie ein ungünstiges Profil beeinflusst werden kann. Fragen Sie Ihrer behandelnden Ärztin/Ihren behandelnden Arzt nach weiteren Informationen.
Offensichtlich ist ein günstiges Ergebnis keine Garantie für eine Schwangerschaft bei einer Fruchtbarkeitsbehandlung. Andere Faktoren (z. B. Eiqualität, Spermienqualität, erbliche Faktoren im Embryo, BMI, Lebensstil) sind ebenfalls wichtig. Das Mikrobiom und damit Ihr Profil können sich im Laufe der Zeit ändern. Weitere wissenschaftliche Studien werden an Arzneimitteln durchgeführt, um das nachteilige vaginale Mikrobiom in Zukunft positiv zu beeinflussen.

MiOXSYSx
Was ist MiOXSYS?
MiOXSYS ist ein Testsystem zur Messung von oxidativem Stress bei männlicher Sterilität. Der Test ist akkurat und einfach zu verwenden, und bietet derzeit das schnellste verfügbare Ergebnis für oxidativen Stress. Das System ist zur Verwendung mit frischem oder zuvor gefrorenem menschlichen Sperma vorgesehen. Es sollte in Verbindung mit einer regulären Samenanalyse durchgeführt werden.
Warum MiOXSYS?
Ein hohes Maß an oxidativem Stress wird mit einer abnormalen Spermienfunktion in Verbindung gebracht, was abnormale Spermienparameter und frustrierende Kinderwunschbehandlungen bedeuten kann. Dies kann beispielsweise durch eine Schädigung der Spermienoberfläche, eine abnormale Morphologie und verringerte Motilität, eine Schädigung von Proteinen, die die Enzymfunktion in der Zelle beeinträchtigen können, eine Peroxidation der DNA und eine anschließende Dissektion oder Fragmentierung verursacht werden und eine eingeschränkte Befruchtung aufgrund der reduzierten Spermienkapazitation und Akrosomreaktion bedeuten.
Was misst MiOXSYS?
Oxidativer Stress ist ein Zustand, bei dem die Produktion reaktiver Sauerstoffradikale den Gehalt an Antioxidantien übersteigt. Dies wird als einer der wichtigsten Faktoren bei Spermienschäden angesehen. Männliche Fruchtbarkeitsprobleme sind eine Hauptursache für Infertilität und können bis zu 25% auf oxidativen Stress zurückgeführt werden. Das MiOXSYS System misst oxidativen Stress durch Messung des Elektronentransfers in allen bekannten und unbekannten Oxidationsmitteln und Reduktionsmitteln in der männlichen Spermienprobe. Das System verwendet eine elektrochemische Technologie zur qualitativen Messung (mV) des statischen Oxidationsreduktionspotentials (sORP) von menschlichem Sperma.
Für wen ist MiOXSYS bestimmt?
Der Test kann bei wiederkehrenden Fehlgeburten/Implantationsversagen, fortgeschrittenem männlichen Alter, Problemen die als „idiopathische Unfruchtbarkeit“/„Unfruchtbarkeit unbekannter Ursache“ eingestuft werden, bei Patienten mit Urogenitalinfektionen in der Vorgeschichte, bei Patienten mit einer Varikozele und bei Patienten mit Lebensstil-Risikofaktoren (Nikotin, Alkohol) angewendet werden.
Ablauf
Der Patient wird gebeten, eine Samenprobe abzugeben. Anschließend wird eine reguläre Samenanalyse durchgeführt, um festzustellen, ob ausreichend bewegliche Spermien vorhanden sind. Eine kleine Probe (30 µl) wird in den Anwendungsport des MiOXSYS-Sensors übertragen. Der MiOXSYS-Analysator beginnt mit der Verarbeitung der Probe. Innerhalb von fünf Minuten kann ein Ergebnis erwartet werden. Anschließend wird ein Befundbericht erstellt, der in der Regel innerhalb von 24 Stunden an den Patienten weitergeleitet wird. Die Werte werden auf die Samenkonzentration des Patienten normiert, um die Ergebnisse interpretieren zu können.
Polkörperdiagnostik (PKD/PBD)x
Was ist Polkörperdiagnostik (PKD/PBD)?
In unserem Zentrum bieten wir die Polkörperdiagnostik („PKD“, auch „PBD“ genannt) an. Dies ist eine Form genetischer Tests, die während der ICSI-Behandlung durchgeführt werden können. Streng genommen ist dies auch bei einer IVF-Behandlung möglich, es ist jedoch technisch schwieriger und die Ergebnisse können weniger zuverlässig sein. PKD hilft dabei, bestimmte erbliche/chromosomale Anomalien in Eizellen zu erkennen, bevor die Befruchtung abgeschlossen ist, und erhöht so die Chance auf eine gesunde Schwangerschaft pro Transfer. Es handelt sich um eine Form der Selektion, die im Allgemeinen zu weniger Embryonen führt, jedoch auch zu einer höheren Wahrscheinlichkeit einer Schwangerschaft pro Embryo.
Für wen ist PKD geeignet?
PKD kann beispielsweise in Fällen von wiederholtem Implantationsversagen, wiederholten Fehlgeburten, bei Frauen mit bekannten Chromosomenanomalien („Translokationen“) und bei zunehmendem Alter (und steigender Wahrscheinlichkeit einer „Aneuploidie“) eingesetzt werden. Dies kann auch auf Wunsch („elektiv“) gemacht werden.
Ein wichtiger Aspekt der PKD besteht darin, dass sie lediglich Informationen über den genetischen Beitrag der Eizelle liefert. Erbkrankheiten, die über die Samenzelle übertragen werden, können auf diesem Weg nicht erkannt werden. In solchen Fällen kann eine andere Form der Embryonenauswahl, wie etwa die Präimplantationsdiagnostik (PID oder PGD), eine bessere Option sein. Den größten Einfluss auf den Erfolg oder Misserfolg einer Behandlung haben in der Regel die Erbanlagen des Embryos. Sollten Auffälligkeiten vorliegen, so stammen diese in den allermeisten Fällen aus der Eizelle.
Wie funktioniert PKD?
Bei der Behandlung werden die Eizellen durch eine Punktion gewonnen. Nach der ICSI und kurz vor dem vollständigen Abschluss der Befruchtung (also am Tag nach der Punktion) werden der Eizelle die sogenannten Polkörperchen – kleine Zellstrukturen, die eine Kopie des Erbguts der Eizelle enthalten – entnommen und in einem externen Labor untersucht. Die Eizelle selbst verbleibt in unserem eigenen Labor und bleibt selbstverständlich weiterhin nutzbar.
Im Laufe einiger Tage, meist schon vor dem Transfer am 5. Tag, kann für jede Eizelle ein Ergebnis ermittelt werden, das Aufschluss darüber gibt, ob und gegebenenfalls welche Auffälligkeiten vorliegen. Die Eizellen, deren Polkörper keine Auffälligkeiten aufweisen und die sich zu einer Blastozyste weiterentwickeln, kommen dann für eine Übertragung und/oder ein Einfrieren in Frage. Bitte beachten Sie: Ein abnormales Ergebnis kann immer noch einen schönen Embryo zeigen (der daher nicht für den Ersatz geeignet ist) und ein normales Ergebnis kann immer noch einen Embryo mit einem Entwicklungsstillstand zeigen. In Ausnahmefällen können nicht alle Polkörperchen untersucht werden oder es kann kein aussagekräftiges Ergebnis erzielt werden. Es ist auch möglich, dass alle Eizellen chromosomal abnormal sind und/oder dass ein Ergebnis eine Anomalie zeigt, die mit dem Leben vereinbar ist, aber dennoch (schwere) Folgen hat.
Was sind die Vorteile und Einschränkungen?
PKD hat den Vorteil, dass es sich um eine weniger invasive und ethisch weniger bedenkliche Technik als die Embryonenauswahl mittels PGD handelt. Da nur die Eizellen untersucht werden und nicht die Embryonen selbst, ist dies eine geeignete Option für Menschen, die moralische oder religiöse Einwände gegen die Embryonen-Selektion haben. Darüber hinaus scheinen bei der PKD im Gegensatz zur PGD keine „Mosaikmuster“ aufzutreten, was die Aussage über die Erbgesundheit der Eizelle zuverlässiger macht als bei der PGD.
Eine Einschränkung der PKD besteht darin, dass sie keine Informationen über den genetischen Beitrag der Samenzelle liefert. Letztlich scheint dies, selbst bei eingeschränkter Spermienqualität, nicht das größte Problem zu sein, wenn es sich um erblich bedingte ungesunde Embryonen handelt. Bei einer Chromosomentranslokation auf der männlichen Seite ist die PKD jedoch leider nicht geeignet und es sollte über eine PGD nachgedacht werden. Im Gegensatz zur PKD ist die PGD nur in einer begrenzten Anzahl von Zentren zulässig und unterliegt einer medizinethischen Überprüfung. Dies ist bei PKD nicht der Fall. Eine PKD ersetzt nicht den NIPT oder andere Formen der Erbgutdiagnostik während der Schwangerschaft.
Wird es erstattet?
Kosten für die Erbforschung an Eizellen sind grundsätzlich nur dann erstattungsfähig, wenn bei der Patientin, deren Eizellen verwendet werden, eine bekannte Chromosomenstörung (z. B. eine sogenannte „Translokation“) vorliegt. Die genauen Bedingungen variieren je nach Versicherer und Situation. In allen anderen Fällen ist diese Form der Diagnostik nicht erstattungsfähig und Sie müssen die Kosten selbst tragen. Die Kosten für die Entnahme der Polkörper werden von uns in Rechnung gestellt und das externe Labor wird Ihnen zu gegebener Zeit eine eigene Rechnung zukommen lassen. Dazwischen kann etwas Zeit liegen.
Ob die PKD für Sie in Frage kommt und welche Kosten und Erstattungsmöglichkeiten möglich sind, besprechen Sie gemeinsam mit unseren Ärzten in einem Beratungsgespräch.
Sprechen Sie uns an, wir beraten sie gerne!